Sprühkleber und Zellen – eine Bastelmethode als neue Technologie in der Medizintechnik
BLOG: KlarText Blog

Für ihre Bewerbung um den KlarText-Preis hat die Biologin Lena Thiebes erklärt, was sie in ihrer Doktorarbeit erforscht hat:
Neue, lebendige Implantate als Ersatz für erkranke Organe zu entwickeln, fordert kreative Lösungen. Nicht immer müssen Lösungen in der Medizintechnik kompliziert sein, manchmal findet sich der Schlüssel im Hobbykeller. Um einen Luftröhrenersatz mit einer dünnen Lage Zellen zu beschichten, haben wir an der Rheinisch-Westfälischen Technischen Hochschule (RWTH) Aachen untersucht, wie sich die Zellen der Luftröhre in Sprühkleber verarbeiten lassen.
Jedes Jahr wird in Deutschland bei über 50.000 Menschen Lungenkrebs diagnostiziert. Es ist eine der häufigsten Krebstodesursachen. Ein Lungentumor bleibt bei vielen Patienten lange unentdeckt, da offensichtliche Symptome erst in einem späten Stadium auftreten. Wenn der Tumor die größeren Atemwege – also Luftröhre oder Bronchien – befällt und diese verengt, spricht man von einer Stenose. Sollte der Tumor zum Zeitpunkt der Diagnose nicht mehr operiert werden können, wird der Patient palliativ behandelt, das heißt die Symptome werden gelindert, um die Lebensqualität zu verbessern. Die Krankheit kann nicht mehr geheilt werden.

Um Stenosen der Luftröhre palliativ zu behandeln, werden Röhrchen – sogenannte Stents – eingesetzt, welche die Atemwege offenhalten und somit die Atmung erleichtern. Diese Stents haben allerdings den schwerwiegenden Nachteil, dass sie die Schleimhaut in der Luftröhre abdecken und damit deren wichtige Funktionen stören. Die Schleimhaut ist mit vielen kleinen Härchen, den Zilien, bedeckt. Ähnlich wie beim Stagediving, bei Rockkonzerten, Personen vom Publikum getragen und transportiert werden, transportieren diese Zilien den Schleim aus der Lunge. Wird dieser Transport – zum Beispiel durch einen Stent – unterbrochen, sammelt sich der Schleim in den Atemwegen und blockiert den Weg der Luft in die Lunge: die Atmung ist erschwert und oft kommt es zu Lungenentzündungen.
Die Idee: Stents mit lebendiger Schleimhaut
Um die Funktion der Schleimhaut auch mit Stent zu erhalten, entwickelten Wissenschaftler rund um Professor Stefan Jockenhövel an der RWTH Aachen eine neue Idee für Luftröhren-Stents. Der Stent hält den Atemweg offen, während auf der Innenseite gleichzeitig eine lebendige Schleimhaut wächst, die den Schleimtransport ermöglicht. Damit die Schleimhaut auf dem Stent wachsen kann, habe ich mich im Rahmen meiner Doktorarbeit mit verschiedenen Techniken auseinandergesetzt, um die Zellen auf den Stent aufzubringen.
Die Zellen, die in der Luftröhre die Zilien ausbilden, werden Epithelzellen genannt. Sie sind sehr empfindlich und das Wachstum der Zellen außerhalb des Körpers, in einer Petrischale, ist schwierig. Damit die Zellen auch dort Zilien ausbilden, benötigen sie eine ganz bestimme Kombination von Nährstoffen und Wachstumsfaktoren sowie einen speziellen Nährboden, auf dem sie wachsen können. Solche Nährböden sind normalerweise flach und eben, die Zellen werden in einer Flüssigkeit darauf gegeben und beginnen dort zu wachsen.
Überträgt man diesen Prozess nun auf einen Stent, also eine dreidimensionale Struktur, wird es kompliziert. Die Zellen sollen schließlich auf der gesamten inneren Oberfläche des Stents gleichmäßig verteilt wachsen und ihre Zilien ausbilden, also auch „kopfüber“. In meinen ersten Versuchen musste ich dann schnell feststellen, dass die Schwerkraft eine gleichmäßige Verteilung der Zellen im Stent verhindert. Werden sie einfach nur in den Stent gegeben, wachsen sie nur an wenigen Stellen an. Mein nächster Versuch war daher, den Stent mit den Zellen im Inneren zu rollen, sodass die Zellen gleichmäßig über die ganze Oberfläche verteilt wachsen können. Nach vielen Versuchen musste ich feststellen, dass auch dies nicht dazu führte, dass sich die Zellen wie erhofft im Stent verteilten. Die Zellen wollten scheinbar einfach nicht ringsum im Stent wachsen.
Biologischer Kleber
Wie kann man die Zellen also an der Oberfläche festmachen, damit sie gleichmäßig im Inneren des Stents wachsen? Mir kam die Idee, die Zellen mit einem Kleber zu mischen um sie aufzubringen. Damit die Zellen überleben, kann man hier keinen handelsüblichen Bastelkleber verwenden; es muss ein natürlicher, biologischer Kleber sein. Deswegen habe ich die Zellen mit Fibrin in den Stent gegeben. Fibrin ist ein Bluteiweiß, welches bei Wunden durch Gerinnung die Blutung stoppt. Es kann aus Blut gewonnen und als natürlicher Kleber verwendet werden. Leider war die Verwendung von Fibrin als einfacher Flüssigkleber nicht erfolgreich, da es zu schnell aushärtet und die Zellen somit nur in Klumpen an einzelnen Stellen wachsen. Es musste also eine neue Lösung her, um die Zellen und das Fibrin gleichmäßiger und schneller aufzutragen.
Beschäftigt man sich eingehend mit Klebetechniken bei der Handarbeit oder beim Basteln, stößt man schnell auf Sprühkleber. Dieser kann gezielt und großflächig in einer dünnen Schicht aufgebracht werden und sorgt für eine gleichmäßige Klebefläche. Ich habe mich also gefragt: Kann man dieses Prinzip auch auf Kleber mit Zellen übertragen? Überleben die Zellen den Vorgang des Sprühens und können sie auch danach noch ihre Funktionen ausführen und Zilien ausbilden?
Bislang gab es nur wenige Arbeiten zum Versprühen von Zellen von anderen Forschern. Bislang hatte noch keiner die Stent-Beschichtung oder die Kombination mit Fibrinkleber untersucht, sodass hier eine ganze Reihe von spannenden Untersuchungen notwendig waren. Dieses Thema ist daraufhin zum Mittelpunkt meiner Doktorarbeit geworden.
Zuerst habe ich zunächst einmal ganz grundsätzlich untersucht, ob die Epithelzellen den Vorgang des Versprühens überhaupt überleben, wie sie sich nach dem Sprühen verhalten und ob sie beeinflusst werden, wenn sie in Fibrin wachsen. Ich habe die Versuche mit einer Sprühdüse durchgeführt, die in Krankenhäusern bereits für andere Anwendungen genutzt wird. Die Zellen werden direkt in dem Fibrinkleber gesprüht und treffen als feine Tröpfchen auf einer flachen Oberfläche auf.
Zunächst habe ich untersucht, wie die Zellen auf unterschiedlichen starken Luftdruck beim Sprühen reagieren: Je höher der Luftdruck, also je schneller die Zellen fliegen, desto mehr Zellen sterben. Dies ist natürlich nicht gewünscht, allerdings wird eine gewisse Geschwindigkeit benötigt, um eine gleichmäßige Zellverteilung zu erhalten. Mit den besten Bedingungen habe ich erreicht, dass im Schnitt 9 von 10 Zellen überleben – ein sehr vielversprechendes Ergebnis. Durch unterschiedliche Versuche konnte ich daraufhin nachweisen, dass die Zellen – wenn überhaupt – nur kurzfristig, also ein bis zwei Tage nach dem Versprühen beeinflusst werden. Danach wachsen sie unverändert wie nicht gesprühte Zellen.
Wichtigster Aspekt unseres Stents ist allerdings, dass die Zellen Zilien ausbilden. Damit dies in einer Petrischale passiert, müssen die Zellen mindestens vier Wochen gezüchtet und täglich mit neuen Nährstoffen versorgt werden. Nach diesen vier Wochen konnte ich die neuen Zilien erfolgreich nachweisen. Ein Meilenstein – da auch der Fibrinkleber die Zellen nicht nachhaltig zu beeinflussen schien.
Ein umgebautes Bronchoskop als Hilfsmittel
Mit diesen Ergebnissen hatte ich allerdings noch nicht das Ziel erreicht, die Zellen im Inneren eines Stents aufzubringen und wachsen zu lassen. Um die neuen Zellen beim Einsetzen des Stents in die Luftröhre nicht zu beschädigen, verfolgten wir die Strategie, den Stent erst in die Luftröhre einzusetzen und danach direkt im Körper mit Zellen zu beschichten. Es mussten also weitere Versuche durchgeführt und auch ein neues Gerät entwickelt werden, mit dem die Zellen im Körper in den Stent gesprüht werden können.
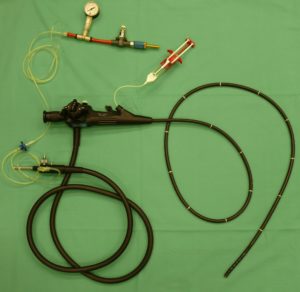
Daher habe ich nun ein neues Sprühgerät entwickelt und getestet. Diesmal diente mir ein Arbeitsgegenstand von Lungenfachärzten als Inspiration: Mit einem Bronchoskop, also einer kleinen Kamera an einem dünnen Schlauch, schauen sich Ärzte die Lunge von Innen an und können durch einen kleinen Kanal auch Proben entnehmen. Durch kleine Umbauten an einem solchen Bronchoskop ist es mir gelungen, ein Sprühgerät zu entwickeln, mit dem die Zellen innerhalb des Körpers in Fibrinkleber gesprüht werden können. Auch wenn das grundlegende Prinzip hier dem der Düse sehr ähnlich ist, musste ich das neue Sprühgerät wieder ausgiebig testen. Wie schon zuvor konnte ich auch hier belegen, dass das Sprühen in Fibrinkleber die Zellen nicht nachhaltig beeinflusst. Es war kein Unterschied zu nicht gesprühten Zellen zu erkennen.
Als letzter Schritt fehlte dann nur zu zeigen, dass die Zellen mit dem Bronchoskop auch tatsächlich im Inneren des Stents in der Luftröhre aufgebracht werden können und dort wachsen. Dafür habe ich die Zellen leuchtend-grün gefärbt und mit Fibrinkleber in den Stent gesprüht. Mit einem Mikroskop habe ich die Zellen auf der Innenseite des Stents anschaut und konnte mithilfe einer computergestützten Auswertung belegen, dass die Zellen gleichmäßig verteilt auf der gesamten Oberfläche wachsen. Das neu entwickelte Sprühsystem wurde also erfolgreich getestet und bietet vielversprechende Anwendungsmöglichkeiten, nicht nur für die Beschichtung von Stents.
Meine Kollegen und ich arbeiten weiter an diesem spannenden Thema, immer mit dem Ziel vor Augen neue Therapiemöglichkeiten zu entwickeln, um diese nach ausgiebiger erfolgreicher Testung im Labor bei Patienten zur Linderung ihrer Beschwerden einsetzen zu können.
Lena Thiebes wurde 1987 in Bad Honnef geboren. Von 2006 bis 2009 studierte sie Biologie an der RWTH Aachen. Nach Forschungspraktika an den Universitäten in Uppsala, Schweden und in Eindhoven (Niederlande) studierte sie von 2010 bis 2012 Biomedizinische Technik an der RWTH Aachen. Im Anschluss forschte sie am dortigen Helmholtz-Institut und verteidigte ihre Dissertation mit dem Thema „Sprühapplikation von respiratorischen Epithelzellen für das Tissue Engineering“ im Juli 2016 erfolgreich. Heute leitet sie die Arbeitsgruppe „Respiratorisches Tissue Engineering“ am gleichen Institut.

