Adenovirus-Impfung: Vier Vorteile und ein Rätsel
Nach den beiden ersten Impfstoffen von Biontech und Moderna stehen nun drei weitere Vakzine kurz vor dem Einsatz – und sie funktionieren nach einem anderen Prinzip. Die Impfungen von AstraZeneca, Johnson&Johnson und dem Gamaleya-Institut basieren auf einem anderen Virus, das als Transportvehikel für Coronavirus-Erbgut dient.
Die Grundidee ist ähnlich wie bei der mRNA-Impfung: Man schleust das Gen für das Spike-Protein in die Zelle ein, das entsprechende Protein wird in der Zelle produziert und per MHC an der Zelloberfläche präsentiert. Das Immunsystem erkennt es als fremd, vernichtet die Zelle, Spike wird freigesetzt und heizt die Immunreaktion weiter an.
Anders als bei den mRNA-Impfungen bastelt man aber keine künstliche Bauanleitung für die Zelle, sondern heuert für die entscheidenden Schritte einen Helfer an, der die nötigen Werkzeuge mitbringt. Dieser Helfer ist ein Adenovirus. Das Virus bringt die Zelle dazu, seine eigenen Proteine herzustellen – und damit auch solche, die man da künstlich reingeschmuggelt hat.
Am Anfang waren Gentherapien
Tatsächlich versucht man schon seit mehr als 30 Jahren, diesen Trick medizinisch zu nutzen.[1] Allerdings zuerst nicht für Impfstoffe, sondern in der Gentherapie. Erbkrankheiten, bei denen nur ein einzelnes Gen für ein bestimmtes Protein beschädigt ist, könnte man heilen, indem man einfach das unbeschädigte Gen in die Zelle transportiert.
Adenoviren gehören zur großen Gruppe jener Viren, die jeden Winter die Erkältungswelle auslösen und sind allgemein ziemlich harmlos.[2] Außerdem können sie verschiedene Zelltypen infizieren und die in sie eingeschleusten Proteine werden über einen längeren Zeitraum produziert als bei mRNA.
Praktischerweise kann man ihnen mehr als ein Protein des Zielvirus mitgeben und die Impfung so gegen Fluchtmutationen absichern. Daneben haben sie den Vorteil, dass sie nicht ins Genom eingebaut werden[3]. Ihre DNA bleibt separat, so dass das Virus nicht zufällig ein anderes Gen unterbrechen oder anders beschädigen kann.
Deswegen arbeitet man schon seit den 1980er Jahren an Gentherapien mit Adenoviren. Im Jahr 1999 gab es allerdings einen hässlichen Zwischenfall, der die Entwicklung solcher Therapien für eine ganze Weile bremste. Eine Versuchsperson starb während einer klinischen Studie – und zwar weil die Adenoviren eine heftige Immunreaktion auslösten, und man für die Gentherapie sehr viel davon spritzen musste.[4]
Während eine starke Immunreaktion bei der Gentherapie sehr unpraktisch ist, will man die bei Impfstoffen durchaus haben. Denn je stärker das Immunsystem aktiviert wird, desto besser merkt es sich den Impfstoff. Klassische Vakzine brauchen deswegen Adjuvanzien, Adenoviren dagegen kommen ohne solche Hilfsstoffe aus.
Das Rätsel um die HIV-Impfung
Außerdem sind sie ziemlich robuste Viren. Sie haben, anders als Sars-CoV-2, keine Membranhülle, sondern eine stabile Schale aus Proteinen, die man als Capsid bezeichnet. Und dann besteht ihr Genom nicht aus RNA, sondern wie das des Menschen aus doppelsträngiger DNA. Deswegen brauchen solche Impfstoffe, im Gegensatz zu mRNA-Impfstoffen, meist keine aufwendige Kühlung.
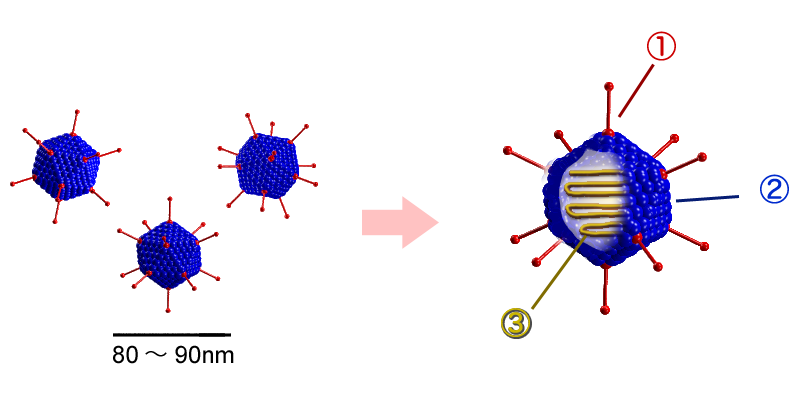
2) Capsidproteine. 3) Viruserbgut: Doppelsträngige DNA.
Bild: Y tambe, via Wikipedia, CC BY-SA 3.0
Der zweite Vorteil ist der gleiche wie bei mRNA-Vakzinen: sie gaukeln dem Immunsystem infizierte Zellen vor und deswegen eine deutlich komplexere Immunantwort auslösen als bloße Antigene oder inaktive Viren. Die Gewichtung ist hier allerdings eine andere als bei mRNA-Impfstoffen. Adenoviren rufen sehr effektiv eine T-Zell-Reaktion hervor – kaum eine andere Virusfamilie induziert so wirkungsvoll die zellzerstörenden CD8+-Zellen.
Das ist eigentlich erst einmal positiv, allerdings hängt das wohl auch mit dem bis heute rätselhaften Scheitern eines frühen Adenovirus-Impfstoffes gegen HIV zusammen. 2007 stieg in zwei Phase-2-Studien sogar die Wahrscheinlichkeit, sich mit HIV zu infizieren – zumindest bei Versuchspersonen, die zuvor schon mal mit dem bei der Impfung eingesetzten Adenovirus Typ 5 infiziert waren. [5]
Eine Gruppe von HIV-Fachleuten hat im Oktober 2020 anlässlich der Impfstoffentwicklung gegen Covid-19 noch einmal auf die Episode hingewiesen. Bis heute ist unklar, was genau da passiert ist. Mutmaßlich hat es damit zu tun, dass Adenoviren eben auch die T-Helferzellen stark stimulieren, und die sind gerade die Wirtszellen für HIV. 2012 warnte Anthony Fauci in der New York Times jedenfalls, man müsse ein bisschen vorsichtig mit Vektorimpfstoffen sein.
Immunität gegen das Adenovirus
Dass ein ähnlicher Effekt auch bei Covid-19 auftritt, denke ich aber nicht. Allein schon, weil das in den klinischen Studien aufgefallen wäre. Möglich wäre natürlich, dass auch hier die Wahrscheinlichkeit einer HIV-Infektion steigt. Aber man versucht bei den neuen Impfstoffen ganz gezielt, eine Vorinfektion mit dem gleichen Virustyp auszuschließen. Denn wer vorher mit einem Virus des gleichen Typs infiziert war, hat einen teilweisen Immunschutz dagegen. Und damit auch gegen einen möglichen Impfstoff.
Das war vor allem in der Anfangsphase der Adenoviren als Erbgutvektor ein Problem. Damals versuchte man Ad5 für Gentherapien und auch für Impfstoffe einzusetzen, stellte aber fest, dass ein großer Teil der Bevölkerung schon mal mit ähnlichen Viren infiziert gewesen war. Und das ist ein Problem: Eine Immunreaktion gegen das Impfvirus verschlechtert die Wirkung von Impfung und Gentherapie.
Die bei den Covid-19 eingesetzten Impfstoffe sind deswegen darauf ausgerichtet, einer eventuellen Vorab-Immunität aus dem Weg zu gehen. Das ist gar nicht so einfach. Geschätzt mehr als 90 Prozent der Menschheit waren schon mal mit irgendeinem Adenovirus infiziert. Deswegen nutzt zum Beispiel AstraZeneca ein Virus, das in freier Wildbahn nur bei Schimpansen vorkommt, aber eng mit dem menschlichen Adenovirus Typ 4 verwandt ist und einen Rezeptor nutzt, der auch auf menschlichen Zellen vorkommt
Die Adenovirus-Plattform von Johnson & Johnson dagegen basiert auf dem Adenovirus 26. Das ist zwar ein Menschen-Virus, aber nicht allzu sehr verbreitet und wohl auch weniger anfällig für vorhandene Immunität.[6] Der russische Sputnik-Impfstoff schließlich nutzt zwar Ad5, aber nur für den Booster Shot. Bei der ersten Impfung verwendet das Gamaleya-Institut Ad26. Allen Impfviren gemeinsam ist, dass man ihnen ein für die Vermehrung wichtiges Stück Erbmaterial entnommen hat.
Ihnen fehlt die Genregion E1, deren Produkt die Vermehrung des Virus startet. Dadurch kann sich das Impfvirus in Zellen nicht vermehren und dadurch auch keine Infektion hervorrufen. Der Witz ist, dass man diese Impfviren trotzdem sehr einfach in großer Zahl herstellen kann. Man züchtet sie in gentechnisch veränderten Zellinien, die selbst E1-Proteine herstellen.
Die Vorteile der Adenovirus-Impfung
Praktischerweise kann man immens viele dieser Zellen in einen Bioreaktor zwängen und damit entsprechend viele Viren in kurzer Zeit ernten. Die recht einfache und schnelle Herstellung in Zellkultur ist auch der Unterschied zur Grippeimpfung, bei der das Virus in Eiern heranwächst, was ziemlich aufwendig ist. [7]
Außerdem gibt es mit solchen Impfstoffen zumindest schon ein bisschen Erfahrung. Ein Adenovirus-Vakzin wurde zuvor schon in einem anderen Seuchen-Notfall kurzfristig fertig entwickelt und getestet: bei Ebola nämlich. Dort ist auch ein Adenovirus-Impfstoff bereits zugelassen, Ad26.ZEBOV von Johnson & Johnson; das gleiche vermehrungsunfähige menschliche Adenovirus nutzt das Unternehmen auch gegen Sars-CoV-2.
Interessanterweise ist die Ebola-Impfung von J&J, anders als die Covid-19-Impfung, keine Einzeldosis-Impfung. Man kombiniert den Adenovirus-Impfstoff dort mit einem Booster Shot auf Basis eines anderen Vektorvirus – um eine mögliche Immunität zu umgehen. Einige Fachleute vermuten, dass das unternehmen auch gegen Covid-19 langfristig auf eine Strategie mit zwei Impfdosen wechseln wird, um die Effektivität zu erhöhen.
Langfristig sind Vektorimpfstoffe die attraktivste Option im Einsatz gegen die Pandemie. Besonders wenn dann mal global im großen Stil geimpft werden soll. Sie sind technisch viel einfacher zu handhaben als viele andere Impfungen, speziell die mRNA-Vakzine. Einerseits wegen der Sache mit der Kühlung, aber auch, weil ihre Produktion standardisiert und sehr leistungsfähig ist.
Außerdem gibt es bei ihnen eine Perspektive, die sich bei mRNA-Impfstoffen bisher gar nicht eröffnet. Da diese Viren in freier Wildbahn über die Schleimhäute angreifen, können das auch die Impfviren – so dass es nicht allzu kompliziert sein dürfte, diese Vektorimpfstoffe zum Nasenspray umzurüsten. Das würde die Impfung nicht nur einfacher machen, sondern womöglich sogar effektiver. Im Tierversuch funktioniert das bereits.


Die 24:21 HIV-infizierten (Impfstoff:Plazebo, 1 Shot) in dieser Studie sind statistisch nicht signifikant. Die 18:11 nach dem 2. Shot schaffen gerade mal das 90%-Konfidenzintervall. Gegen AIDS impfen ist schwer.
Das Blöde an diesen Vektor-Impfstoffen ist, dass das jetzt wohl so für den Anfang mal geht, weil es ja derzeit nur einen Impfstoff gibt, der überhaupt Vektoren benutzt — und dabei dann zwei Vektoren verschleißt, weil man einen als Basis und einen als Booster braucht. Was machen wir in 10 Jahren, wenn man sich per Vektor-Impfstoff gegen alles mögliche impfen kann? So viele Vektoren gibt’s gar nicht (außer vielleicht Rhinoviren)! Am Ende muss man im Labor dann gezielt Fluchtmutationen der Vektor-Viren züchten, damit man noch durchkommt mit der nächsten Impfung.
Schreib ein Paper, dass du es anders siehst. Sollte ja kein Problem sein.
Dass uns die Impf- und Gentherapievektoren ausgehen könnten, seh ich bis auf Weiteres nicht. Da gibts schon bei den Adenoviren n bisschen mehr Kram als du anscheinend glaubst.
Ich finde, so eine unfreundliche Antwort auf einen sachlichen Kommentar ist für Spektrum.de nicht gerade ein Aushängeschild.
Ich hab nicht mehr so viel Geduld für Einlassungen vom Typ “ich hab das mal in den Taschenrechner eingegeben und herausgefunden: alle, die sich in den letzten zehn Jahren damit beschäftigt haben, sind blöd”.
Sehe ich genauso… Dann lieber gar nicht antworten. 🙂
Joa, wahrscheinlich besser. Bin im Moment n bisschen dünnhäutig.
Nun, unter dem Nick “Bernd Paysan” finden sich ziemlich viele sehr sachliche Beiträge im Netz.
Der Mensch handelt idR. mit nur kurzfristiger Ausrichtung, weshalb seine Frage, ob jene Vektoren nicht auf jenem Wege verschlissen werden (immerhin handelt es sich ja um Gewinn-orientierte Unternehmen, welche jene Impfstoffe herstellen), mich auf eine qualifizierte Antwort hoffen lässt.
Natürlich hoffe ich darauf, dass “Vektorenverschleiß zur Gewinnmaximierung” nicht die treibende Kraft hinter jenen Impfstoffen ist, aber jene Frage halte ich für durchaus berechtigt.
Sie schreiben ja selbst:
“Das Immunsystem muss sich nicht entscheiden, gegen welches Antigen es vorgeht, und es unterscheidet auch nicht zwischen den beiden Viren. Das Immunsystem geht gegen das gesamte Paket vor. Das heißt, es gibt immer ne Reaktion gegen beides.”
Auf mich wirkt diese Antwort wie eine Bestätigung eines Vektorenverschleißes und wenn man jetzt bedenkt, dass die Nutzung von Vektorimpfungen wegen ihrer Erfolge zu einer exponentiellen Entwicklung führen könnte, halte ich Bernds Frage für sehr berechtigt.
Erstens gibt es erstaunlich viele Adenoviren da draußen. Zweitens muss man nicht die vom Menschen nehmen, andere Primaten gehen auch. Drittens können sich Viren unter bestimmten Umständen auch in einer Weise entwickeln, dass sie vorhandene Immunreaktion unterlaufen. Das kann man im Labor auch gezielt machen. Viertens kann man sogar entfernt verwandte tierische Viren in Zellkultur infektiöser für Menschen machen.
Lieber Herr Fischer.
Es mag ja angehen, dass es sehr viele Adenoviren gibt, aber mensch ist auch schon von vielen davon “befallen” worden und die sind deshalb nicht mehr zu gebrauchen. Und von denen, die in anderen Tieren vorkommen müssen auch nicht alle für mensch brauchbar sein.
Die Anzahl der nutzbaren Viren ist also deutlich kleiner als die der vorhandenen.
Das erinnert mcih ein wenig an das Verhalten bezüglich Antibiotika, mit dem Ergebnis, dass es jetzt kaum noch welche gibt, die nicht durch Resistenzen der Erreger, die sie bekämpfen sollten, unwirksam geworden sind
Das Paper dazu hat xkcd ja schon vor Jahren herausgebracht!
https://xkcd.com/882/
Ich wollte nur darauf aufmerksam machen, dass, wenn man lang genug Placebo-Placebo-Vergleiche sucht, immer auch einer herauskommt, bei dem das eine Placebo deutlich schlechter als das andere abgeschnitten hat. Und die haben da sogar ihre verschiedenen Testgruppen aufgeteilt, damit sie mehr so insignifikante Ergebnisse bekommen, von denen dann eines mit höherer Wahrscheinlichkeit besonders merkwürdig aussieht. Und du hast dir unter den (wie vielen?) verschiedenen ergebnislosen Studien mit Adenoviren das herausgepickt, das das merkwürdigste Ergebnis hatte.
Für die „knapp die 90% erreicht“ habe ich tatsächlich den a/b-calculator anwerfen müssen, dass beide Ergebnisse nicht signifikant waren, stand im Paper schon drin.
Ein Professor für Pharmazeutische Biologie sieht auch die oben von @Bernd Paysan beschriebene Problematik:
Quelle:
https://www.fr.de/politik/corona-impfstoff-astrazeneca-coronavirus-studie-impfung-vektorimpfstoff-rna-dna-studie-kritik-90195947.html
Der Artikel sagt nicht, dass bei Vektorimpfungen das Immunsystem gegen die geimpfte Krankheit (hier COVID-19) UND gegen den Vektor-Impfstoff trainiert wird, was aber Bernd Paysan suggeriert.
So wäre es ineffizient, Leute die bereits gegen Ebola geimpf wurden (mittels Vektor-Impfstoff Ad26), mit einem Vektorimpfung gegen COVID-19 zu behandeln, welcher den gleichen Vektor-Impfstoff nutzt (z.B. J&J).
Gibt es Studien dazu?
Ja, glaub eine oder zwei hab ich auch verlinkt.
Eventuell liegt hier ein Missverständnis vor: Das Immunsystem muss sich nicht entscheiden, gegen welches Antigen es vorgeht, und es unterscheidet auch nicht zwischen den beiden Viren. Das Immunsystem geht gegen das gesamte Paket vor. Das heißt, es gibt immer ne Reaktion gegen beides.
ich finde den Gedanke als Laie durchaus bedenkenswert – könnte jemand sachlich die BEdenken des “Verschleißes” von Vektoren widerlegen? Danke!!
Eine Frage:
Was halten die Experten von dem nasal spray peptide vaccine von Preston Estep?
https://radvac.org/vaccine/
Guck mal hier: https://science.sciencemag.org/content/369/6511/1570
Ist zwar ein bischen gruselig aber warum nimmt man den Viren denn die Fähigkeit sich zu vermehren? Wenn sie harmlos sind aber immunisieren könnte man doch ähnlich wie bei Polio leicht große Mengen von Lebendimpfstoffen herstellen.
Es gibt ja vermehrungsfähige Lebendimpfstoffe. Die kann man nur eben immunschwachen Leuten nicht geben, weil sie da dann eben nicht mehr harmlos sind. Plus, abgeschwächte Lebendimpfstoffe können auch wieder aggressiv werden. Das ist grad bei Polio das große Problem.
Was ich mich vielmehr Frage ist warum man nicht gleich Covid 19 Coronaviren verwendet und denen die Fähigkeit nimmt sich zu vermehren. Wenn man noch in diese Impfviren die mutierten Spikeproteine aus Brasilien, Südafrika und UK zusätzlich miteinbaut, dann müsste das doch einen recht effektiven Impfstoff ergeben bei dem sich das Virus nur noch schwer der Imunantwort entziehen kann.
Diese Strategie gibt es im Prinzip durchaus, etwa bei dem virale-vektor-Impfstoff gegen das Dengue-Fieber. Da wird das gewünschte Antigen in ein abgeschwächtes Flavivirus eingebaut. Leider ist dieser Impfstoff neben der HIV-Geschichte ein weiterer beleg dafür, dass diese Technologie ihre Tücken hat – 2017 kam es auch hier zu einem Skandal, weil der Impfstoff bei einigen Menschen die gegenteilige Wirkung hervorrief. Auf den Philipinen,wo das umfangreichste Impfprogramm dazu lief, wurde die Anwendung des Stoffs (Dengvaxia von Sanofi) daher gestoppt.
Achso und die Variante, einfach direkt abgeschwächte Coronaviren zu verwenden, gibt es ja. Das wäre die herkömmliche Impfstofftechnik (Grippeschutzimpfunge etc.), wie sie gegen COVID derzeit von SinoVac und SinoPharm angewendet wird. Auch das Novavax aus den USA basiert auf dieser Technik, abgeschwächte Coronaviren oder Viruspartikel zu verimpfen. Das ist aus meiner Sicht auch die wesentlich sinnvollere und vor allem sicherere Variante, weil nicht in den menschlichen Zellkern eingedrungen werden muss und man nicht das Problem der Immunreaktion gegen das Adenovirus hat. Weshalb ich nicht verstehe, warum man sich bei AstraZeneca mit den Risiken und Problemen der Adenovirus-Trägerimpfstoffe herumschlägt. Welche Langzeitnebenwirkungen das hat (und diese spielen bei dieser Impfstofftechnik siehe Geschichte eine wesentlich wichtigere Rolle als bei anderen, nicht-DNA-basierten Impfstofftechniken!), weiß man derzeit noch gar nicht, weshalb ich die Zulassung auch ziemlich kritisch sehe.
@ Lars Fischer:
Was ist denn davon zu halten, vernachlässigte Chance oder Schlangenöl? https://www.spiegel.de/politik/deutschland/coronavirus-der-corona-tueftler-und-sein-impfstoff-im-marmeladenglas-a-00000000-0002-0001-0000-000175196801
Das Prinzip ist bekannt und es gibt derzeit zwei Impfstoffe mit solchen Proteinen in Phase III, einer wird AFAIK uch schon eingesetzt.
Aus dem Typen werd ich nicht schlau. Er kommt so rüber, als sei ihm nicht klar, dass das Prinzip bekannt ist und welche Schwierigkeiten (Stabilität, Dauer der Immunreaktion, anfällig ggü Fluchtmutationen etc) es dabei gibt.
Danke für die nüchterne Information!
Wenn sich die Impfviren nicht mehr vermehren können, kann es dann nicht analog zum Polio-Impfstoff zu Rückmutationen kommen? Dieser ist genetisch so verändert, dass er nur schwach vermehrungsfähig ist. Aber beim Einsatz mutiert er sehr selten zu seiner ursprünglichen Form und kann wieder leicht von Mensch zu Mensch springen.
Klar ist das nicht auszuschließen. Vor allem kann es bei der Impfstoffproduktion passieren, dass die Adenoviren in den HEK-Zellen das E1-Gen (das die HEK Zellen ja haben *müssen* weil sonst gar keine Virusvermehrung möglich wäre!) wieder in ihr eigenes Genom integrieren und damit die Vermehrungsfähigkeit zurückerlangen. Egal für wie wahrscheinlich man das hält – Fakt ist, dass dies als unerwünschter side-effect der Impfstoffproduktion in der Fachliteratur beschrieben ist und als Herausforderung dieser Impftechnik gesehen wird. AstraZeneca hat laut Publikationslage bisher nicht untersucht hat, ob das passiert. Was ich nicht okay finde.
Pharmazeut Theo Dingermann kritisiert die mangelhaften Studien des Unternehmens Astrazeneca. Auch das Risiko der Aufnahme verimpfter DNA durch das Erbgut bleibe ungeklärt. Theo Dingermann (72) war von 1990 bis 2013 Professor für Pharmazeutische Biologie an der Goethe Universität Frankfurt. Er war Präsident der Deutschen Pharmazeutischen Gesellschaft und Biotechnologie-beauftragter bei der Hessenagentur. Seine Kritik bzgl. der Zulassung lautet u. a.: “Beim Unterpunkt „Genotoxität“ steht, dass keine Studien dazu durchgeführt wurden. Die gleiche Aussage findet man beim Unterpunkt „Karzinogenität“. Dann folgt jedoch die Anmerkung: Karzinogenitätsuntersuchungen werden im Allgemeinen nicht als notwendig erachtet, um die Entwicklung und Zulassung von Impfstoffprodukten gegen Infektionskrankheiten zu unterstützen.” Klarstellend weißt er darauf hin, dass er soetwas für unwahrscheinlich hält und keine unnötigen Ängste schüren möchte, jedoch weist er darauf hin, dass unsere achso seriösen Europäischen Standards (vgl. “böse Russen”) in der Not nicht zu 100% eingehalten wurden.
“Daneben haben sie den Vorteil, dass sie nicht ins Genom eingebaut werden[3].”
Angesichts der von Querdenkeren verbreiteten Falschbehauptungen, die mRNA-Impfungen führten zu Genomveränderungen, halte ich diese Formulierung für sehr unvorteilhaft. Man könnte meinen, den Vorteil des “nicht-Einbauens” besitzen die Impfungen gegenüber den mRNA-Impfstoffen. Vielleicht sollte man das noch einmal klarer formulieren.
Umgekehrt wird ein Schuh draus: RNA-basierte Impfstoffe können tatsächlich nicht ins Genom integrieren. Anders bei DNA-basierten Impfstoffen wie dem Adenovirus-Träger von AstraZeneca: Tatsächlich gilt es statistisch als unwahrscheinlich, dass Adenoviren ins Genom integrieren, jedoch ist dies keineswegs ausschließbar, weil Adenoviren sehr wohl in den Zellkern eindringen und im Zellkern sehr wohl DNA-schneidende Enzyme wie Endonukleasen vorkommen. Laut stand der Literatur kommt diese Integration bei humanpathogenen Adenoviren nur sehr selten vor, ausshließbar ist es jedoch nicht. Leider hat AstraZeneca in seinen bisherigen Veröffentlichungen nicht untersucht, ob es in der Anwendung dieses Impfstoffs tatsächlich zu keiner Integration ins Genom kommt.
Wieso sind so viele Rechtschreibfehler in diesem Artikel ?
@ anna:
Damit Sie auch was von dem Artikel haben. Interessanter ist allerdings, was Lars Fischer über Vektorimpfstoffe zu sagen hat.
Hab ich richtig verstanden/gelesen? Es besteht die Möglichkeit einer HIV Infektion nach einer Impfung mit Adenoviren???
Kurze Antwort: Nein.
Lange Antwort: Vor zehn Jahren wurde bei zwei Studien festgestellt, dass bei geimpften Personen in einer Situation, in der die Gefahr besteht, sich mit HIV zu infizieren, möglicherweise die Gefahr einer Infektion höher war.
Ach soooooo… Also konkret, wenn ich z.B. ungeschützten Analsex habe und geimpft bin, habe ich höheres Risiko an HIV zu erkranken als ein Ungeimpfter… ?
Danke für die schnelle Antwort 🙂
Möglicherweise ja. Erwiesen ist das aber nicht. Denn in der HIV-studie wurden Ad5-Viren verwendet, AstraZeneca verwendet dagegen Schimpansen-Viren. Auf jeden Fall gibt es die berechtigte Sorge, dass der Impfstoff bei Personen, die ein erhöhtes HIV-Ansteckungsrisiko haben, eine HIV-Infektion begünstigen könnte. Das kann man innerhalb weniger Monate Beobachtungszeitraum jedoch kaum feststellen… man kann nur hoffen, dass das nicht wahr wird.
Hat sich nicht in Südafrika jetzt herausgestellt, dass gerade der Vektorimpfstoff kaum gegen die Mutationen wirkt? Spricht das und auch der hohe Wirkungsgrad nicht doch sehr für die mRNA-Impfstoffe?
Ich sehe die adenovirus-Vektorimpfstoffe relativ kritisch: Sie haben alle Vorteile der RNA-basierten Impfstoffe, jedoch gleichzeitig den großen Nachteil, dass 1)potentiell genotoxische Effekte wesentlich schlechter ausschließbar sind und 2) die Immunreaktionen die das Trägervirus selbst hervorruft, jede Menge unerwünschte side-effects haben können. Der einzige Vorteil ggü. RNA-basierten Impfstoffen ist die vorteilhaftere Lagerungstermperatur. Eben weil DNA wesentlich stabiler ist als RNA, was wiederum illustriert, dass hierbei wesentlich genauer beobachtet werden muss, ob/ wie lange die Impf-DNA im Menschen verbleibt und welche side-effects sie eventuell hat. Diese Beobachtung hat AstraZeneca einfach aus Zeitgründen bisher nicht gemacht, was ich nicht okay finde. Sowohl toxikologische als auch Biodistribution-Untersuchungen des Impfstoffs wurden seitens AstraZeneca laut eigener Aussage im Supplement der Phase III-Interimsanalyse *nicht* durchgeführt.
Adenoviren dringen ihrer Natur entsprechend in den Zellkern ein und selbst wenn sie nicht in das Genom integrieren, manipulieren sie die menschliche Genexpression. Das ist zweifelsfrei belegt. Wie viele andere Viren auch, unterdrücken sie beispielsweise die Bildung/Funktion von tumor-supressor-Proteinen und Proteinen, die zur menschlichen DNA-Reparatur wichtig sind. Dass daraus potentiell eine Tumorgefahr erwächst, sollte klar sein. Es stimmt zwar, dass es eher andere Zellkern-invasive Viren sind, die für ein steigendes Krebsrisiko bekannt sind (Herpes, Hepatitis B usw.). Dennoch weiß man ja nicht, wie sich die vorgenommene genetische Veränderung des Adenovirus inkl. Corona-Spike-Protein-Bildung auf die Genregulation im Zellkern auswirkt. Das sollte sehr genau untersucht werden, ehe man einen derartigen Impfstoff freigibt. Dass die Zulassung erfolgte, obwohl AstraZeneca dies bisher gar nicht untersucht hat, ist schon sehr fragwürdig, finde ich. Zumal es ja gerade nicht so ist, dass es keine sichereren Impfstoffe gäbe. RNA-basierte etwa, außerdem natürlich die herkömmlichen nicht-genbasierten Impfstofftechniken mit abgeschwächten Viren oder Viruspartikeln. Diese können übrigens ebenfalls beim Kühlschranktemperatur gelagert werden. Es ist klar dass wir dringend Impfstoff brauchen, aber ausgerechnet jetzt *nicht* auf gut erprobte, herkömmliche Impfstofftechniken zu setzen, ist einigermaßen schwer nachvollziehbar. Wie bereits erwähnt, SinoVac und SinoPharm stellen bereits herkömmliche Impfstoffe gegen COVID her, ebenso wie das Novavax aus dem USA. Meinesachtens sollten noch die paar Monate abgewartet werden, bis Phase III-Interminsanalysen dieser Stoffe vorliegen und anschließend diese zu verimpfen, anstatt vorschnell den Stoff von AstraZeneca zu verimpfen.
Diese Impfungen gründen darauf, dass das Virus eindeutig identifiziert wurde.
Was ist von diesen Aussagen zu halten?:
“Auf die Frage nach einer Studie, die eine Isolierung und vollständige Reinigung der Partikel präsentiert, von denen behauptet wird, es handele sich um SARS-Coronaviren Typ 2 (SARS-CoV-2), antwortet Michael Laue vom deutschen Robert Koch-Institut (RKI), einem der weltweit wichtigsten Vertreter der offiziellen Doktrin zu COVID-19: „Mir ist keine Arbeit bekannt, in der isoliertes SARS-CoV-2 gereinigt wurde“ (1).”
“Dies bestätigen die entsprechenden Antworten, die wir von den Autoren einschlägiger Studien erhalten und die wir in unserem Beitrag in einer Tabelle aufgelistet haben. Darunter befindet sich auch die Antwort des Teams um den Chinesen Na Zhu, dessen Arbeit als die bedeutendste bezeichnet werden kann im Zusammenhang mit der Behauptung, SARS-CoV-2 sei als Virus nachgewiesen worden und die am 20. Februar 2020 in einem der wichtigsten Fachmagazine, dem New England Journal of Medicine, veröffentlicht worden war (5). In der Zwischenzeit hat uns gegenüber auch ein weiteres Forscherteam — eines aus Australien — konzediert, dass sie keine „purification” der Partikel vorgenommen haben (6, 7)”.
Mit freundlicher Bitte um rein inhaltliche Antworten.
Das würd ich denen jetzt einfach mal glauben, schon weil ich auch nicht wüsste, warum man das tun sollte. Apparativ ist das mit Affinitätschromatographie vermutlich ziemlich simpel, aber so richtig weiterarbeiten kann man damit ja nicht.
Lese als Geologe diese interessanten Kommentare.
Meine Take-aways:
– ASTRA Vectorimpfstoff hat vermutlich eine längere Schutzinfektion als RNA-basierte Vakzine.
-ASTRA kann tumorrelevante Prozesse in den Zellen nicht ausschliessen, weil nicht studiert.
– ASTRA potentiell genotoxische Effekte können nicht ausgeschlossen werden.
– ASTRA benutzt Adenovirus-Träger vom Schimpansenvirus, ie weniger verbraucht ergo bessere Immunantwort.
– ASTRA Langzeitnebenwirkungen wurden bzw konnten noch nicht studiert werden.
– Vectorverschleiss langfristig evtl möglich. Heisst dies auch, jeder sollte wissen was für Impfstoffe sie/er in der Vergangenheit erhalten hat, um auch die Risiken des Ausbleibens von einer Immunantwort und von inter-genotoxischen Effekte durch verschiedene Impfstoffe über die Jahr(e)[zehnte] auszuschliessen.
In D. ist ein Impfbuch nicht Pflicht. Was für x-Grippeimpfungen verimpft wurden hat der Hausarzt mit nicht mitgeteilt.
– Wenig Diskussion mit RNA-basierten Impfstoffen hier, jedoch bestätigt die Diskussion es gibt keine(?) bzw wenige zellspezifische ‚black swans‘ bei RNA Impfstoffen, da der Impfstoff n.i.c.h.t. in die Zelle eindringt.
– Persönlich als interessierter Laie würde ich wegen der nicht beantworteten Fragen beim Vectorimpfstoff ASTRA bzw wegen der soweit nicht durchgeführten Studien, ergo wegen der nicht auszuschliessenden ‘black swan’ Risiken die ‘einfachere‘ RNA Vakzine vorziehen (wenn ich die Wahl hätte).
Doch, die beim Verabreichen der Impfung fremd-eingebrachte “messenger-RNA” muss zwingend in die Zelle eindringen, denn nur dort die “Translation” (Protein-“Produktion” an Ribosomen … in dem Fall – Corona’ Spike-Proteine) stattfinden kann.