Indikationserweiterungen von Arzneimitteln für COVID-19
Eine Indikationserweiterung vergrößert das Anwendungsgebiet eines Arzneimittels, d. h. das Arzneimittel wird von den Arzneimittelbehörden offiziell für die Behandlung weiterer Krankheiten zugelassen. Bei der Europäischen Arzneimittelagentur (EMA) wurde im September dieses Jahres die Indikationserweiterung für das Glukokortikoid Dexamethason beantragt, um es gegen COVID-19 einsetzen zu können.
Dexamethason ist in vielen Medikamenten enthalten, die das Immunsystem unterdrücken, um allergische und entzündliche Prozesse zu stoppen. Dexamethason ist bisher der einzige Wirkstoff, für den überzeugend nachgewiesen wurde, dass er die Todesfälle bei COVID-19-Patienten, deren Lungen nicht mehr ausreichend Sauerstoff aus der Luft in das Blut aufnehmen können, reduziert. Das sind die schwer kranken COVID-19-Patienten, die im Krankenhaus liegen und eine Sauerstofftherapie oder eine Beatmungsmaschine brauchen. Die EMA befürwortet den Einsatz von Dexamethason bei dieser Gruppe von COVID-19-Patienten. Bei COVID-19-Patienten, die milder erkrankt waren, konnte der positive Effekt von Dexamethason nicht beobachtet werden.
Nun berichtet ein Forscherteam, geführt von Hongzhe Sun von der Universität Hongkong, in der Fachzeitschrift Nature Microbiology [1] von einer Wirkstoffkombination gegen das Coronavirus SARS CoV-2: Ranitidin-Bismut-Zitrat (RBZ). RBZ ist eine Wirkstoffkombination aus einem Histaminrezeptor-Antagonisten, einem Antibiotikum sowie einem Salz. Sie wird zur Verringerung der Säuremenge im Magen und zur Behandlung einer Helicobacter pylori-Infektion, die an der Entstehung von Magengeschwüren beteiligt ist, verwendet
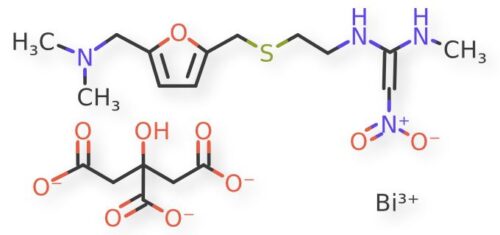
RBZ hemmt die Vermehrung von SARS CoV-2 und könnte im Kampf um das Leben von schwer kranken COVID-19-Patienten Dexamethason gut ergänzen, denn die Körper dieser Patienten sind durch das von Dexamethason unterdrückte Immunsystem besonders anfällig für Infektionen – z. B. – virale. Ein Grund, warum Lungenärzte davon abraten, Dexamethason bei mild erkrankten COVID-19-Patienten einzusetzen.
SARS CoV-2 braucht das virale Nichtstrukturprotein 13 (Nsp13), eine Helikase1, um sich in menschlichen Zellen zu vermehren. RBZ hemmt Nsp13 und verhindert so die Vermehrung des Virus. Der biochemische Mechanismus der Hemmung: RBZ verdrängt irreversibel die Zink(II)-Ionen in der zinkbindenden Domäne von Nsp13 und ersetzt sie durch Bismut(III)-Ionen.
In vitro reduziert RBZ die Virenzahl in SARS-CoV-2-infizierten Zellen2 von Menschen und Affen um mehr als das 1.000-fache. In vivo, in einem Tiermodell des Goldhamsters (Mesocricetus auratus), reduzierte es die Virenzahl sowohl in den oberen als auch in den unteren Atemwegen um das 100-fache. Zusätzlich mildert es die Virus-assoziierte Lungenentzündung ab.
Im Vergleich zu den Gruppen von Goldhamstern, die nicht (Kontrollgruppe) oder mit Remdesivir behandelt wurden, konnte in der mit RBZ behandelten Gruppe beobachtet werden, dass RBZ die Menge der prognostischen Marker und anderer wichtiger pro-inflammatorischer Zytokine und Chemokine bei schweren COVID-19-Fällen von infizierten Goldhamstern, reduzierte.
RBZ weist eine geringe Zytotoxizität mit einem hohen Selektivitätsindex bei 975 auf (je größer die Zahl, desto sicherer der Wirkstoff), im Vergleich zu Remdesivir, das mit 129 einen niedrigen Selektivitätsindex aufweist. Der Befund weist auf ein breites Fenster zwischen der Zytotoxizität des Wirkstoffs und der Virushemmung hin, dass eine große Flexibilität bei der Anpassung seiner Dosierungen für die Behandlung erlaubt. Für eine Indikationserweiterung muss der Hersteller von RBZ jetzt klinische Studien vorlegen, welche die Wirkung von RBZ bei COVID-19 beim Menschen belegen.
Dieser Fachartikel zeigt, dass die Helikase Nsp13 von SARS CoV-2 ein Arzneimittelziel mit hoher klinischer Bedeutung für COVID-19 ist und Pharmakologen dieses Ziel z. B. mit Metallo-Medikamenten wie RBZ angreifen können.
Update 28.12.2020 Die Behandlung einer SARS-CoV-2-Infektion bei Frettchen mit dem antiviralen Influenza-Medikament, MK-4482/EIDD-2801 oder Molnupiravir, unterdrückt die Virusübertragung innerhalb von 24 Stunden vollständig, wie Forscher des Instituts für Biomedizinische Wissenschaften der Georgia State University herausgefunden haben [2].
Die Forscher infizierten Frettchen mit SARS-CoV-2. “Wir glauben, dass Frettchen ein relevantes Übertragungsmodell sind, weil sie SARS-CoV-2 leicht verbreiten, aber meist keine schwere Krankheit entwickeln, was der Verbreitung von SARS-CoV-2 bei jungen Erwachsenen sehr ähnlich ist”, sagt Dr. Robert Cox, ein Postdoktorand in der Plemper-Gruppe und ein Co-Leitautor der Studie.
Nachdem die Tiere begannen, das Virus aus der Nase auszuscheiden, wurde eine Gruppe der Frettchen mit MK-4482/EIDD-2801 behandelt, die andere mit einem Placebo. “Wenn wir die infizierten und dann behandelten Ausgangstiere mit unbehandelten Kontaktfrettchen im selben Käfig zusammen unterbrachten, wurde keines der Kontakttiere infiziert”, sagt Josef Wolf, Doktorand im Plemper-Labor und Co-Autor der Studie. Im Vergleich dazu infizierten sich alle Kontakttiere der Frettchen, die ein Placebo erhalten hatten.
Falls Corona-Patienten auf den Wirkstoff genauso reagieren wie die Frettchen, wären sie innerhalb von 24 Stunden nicht mehr hochansteckend. Die Einnahme von „Molnupiravir“ könnte demnach helfen, die rasante Entwicklung der Infektionszahlen abzubremsen und zu senken. Da das Grippe-Mittel aber ausschließlich an den kleinen Tieren getestet wurde, ist noch unklar, ob dies der Fall ist oder, ob es zu Nebenwirkungen kommen kann. Zudem kann auch noch kein Urteil über die Wirkungsdauer und die Länge der Behandlung gefällt werden. Beim Pharmakonzern Merck laufen bereits zwei klinische Studien (NCT04405570 und NCT04405739) mit insgesamt circa 1300 Probanden in den Phasen II und III, deren Ergebnisse 2021 veröffentlicht werden.
Fußnoten
- Helikasen sind eine Gruppe von Enzymen, deren Aufgabe die Modulation der Struktur von Nukleinsäuren ist. Sie trennen Basenpaare zwischen zwei RNA- bzw. DNA-Strängen und lösen Sekundärstrukturen von Nukleinsäuren auf. Damit sind sie wichtig für zelluläre Prozesse, wie die Replikation und Transkription.
- Epithelzellen des menschlichen Darms (Caco-2 cells), Nierenzellen der Äthiopischen Grünen Meerkatze (Vero E6 cells)
Weiterführende Literatur
Blood thinners may improve survival among hospitalized COVID-19 patients
Schwierige Suche nach Covid-Medikamenten


Toll dass ein bereits existierendes Medikament stark antiviral wirkt – mindestens in Bezug auf Sars-CoV-2. Mir scheint aber, dass diese Entdeckung recht spät kommt. Bis Ranitidin-Bismut-Zitrat zugelassen wird für die erweiterte Indikation als Anti-Covid-19 Medikament dürfte es jedenfalls noch einige Zeit dauern, wenn es stimmt, dass das Medikament bis jetzt lediglich an Goldhamstern getestet wurden.
Eigentlich erwarte ich, dass schon bald eine Covid-19 Impfung die Krankheit zurückdrängt, so dass wir im Verlaufe des Jahres 2021 von Corona befreit werden. Doch da könnte ich mich ohne weiteres täuschen und Covid-19 könnte uns noch viel länger begleiten. Ja es besteht sogar die Möglichkeit, dass Medikamente wie Ranitidin-Bismut-Zitrat die Mittel der Zukunft im Kampf gegen Covid-19 sind, weil die Krankheit nicht völlig verschwindet und immer wieder schwer erkrankte Patienten behandelt werden müssen.
Wenn der Hersteller die Zulassung für alle EU-Staaten bei der EMA beantragt (zentrales Verfahren) kann es schneller gehen. Die EMA bietet für COVID-19 beschleunigte Zulassungsverfahren an z. B. das Rolling Review Verfahren, das bei Remdesivir angewandt wurde. Beim Rolling Review Verfahren müssen nicht alle notwendigen Unterlagen bereits vollständig vorliegen, wenn der Antrag gestellt wird. In etwa zweiwöchigem Reviewzyklus begutachten die Rapporteure die eingereichten Daten und entscheiden anhand dessen, ob bereits ausreichend Materialien für eine Zulassung vorliegen. Am Ende des Zyklus wird eine Liste mit noch offenen Fragen erstellt, die im nächsten Zyklus beantwortet werden sollten. Gleichzeitig werden neu veröffentlichte oder eingereichte Daten in jedem Zyklus mit aufgenommen und überprüft. Entscheidet die EMA, dass die Daten nun vollständig sind, kann die Marktzulassung beantragt werden. Der Antrag wird dann in einem verkürzten Verfahren geprüft und gegebenenfalls zugelassen.
Bei einer natürlichen Infektion nutzt SARS-CoV-2 den Nasen-Rachen-Raum als Eintrittspforte in den Körper und kommt dort nur eingeschränkt mit dem Immunsystem in Kontakt: Die Immunantwort ist relativ schwach. Denoch sind Patienten nach überstandenem COVID-19-bis zu fünf Monate vor einer erneuten Infektion geschützt. Impfungen dagegen werden zumeist in die Muskulatur verabreicht und können dort eine stärkere Immunantwort provozieren. Das ist ein Indiz dafür, dass der Schutz durch eine Impfung länger als fünf Monate anhalten könnte.
Danke für den Hinweis auf den Infektionsweg (Nasen-Rachenraum) und die damit verbundene andere Immunantwort.
Meine Überlegungen dazu sind folgende: Die Immunantwort auf eine intramuskulär oder subkutan applizierte Impfung könnte tatsächlich länger anhalten als die natürliche Immunantwort nach einer Covid-19 Infektion des Nasen-Rachen-Raums. Andererseits sind die neutralisierenden Antikörper welche nach einer intramuskulär oder subkutan applizierten Impfung entstehen nicht vom selben Typ wie diejenigen, die bei einer natürlichen Infektion entstehen (natürliche Infektion erzeugt Immunglobuline vom Typ IgA). Sie könnten deshalb weniger wirkungsvoll sein. Soviel mir ist, wird dies als Begründung für den Vorteil einer nasal verabreichten Impfung angeführt. Der Artikel Nasal Spray Covid Vaccines May Be More Effective, In The Works: Experts führt zwei Vorteile einer nasal verabreichten Impfung an:
1) nasale Impfung lässt IgA-Antikörper entstehen so wie bei einer Infektion
2) nasale Impfung ist einfacher zu applizieren und vermeidet die meist 2-Mal nötige Injektion konventioneller Impfungen
Beurteilung: Einiges spricht dafür, dass die jetzt entwickelten Covid-19 Impfungen gut wirksam sein werden. Falls nicht könnten nasal applizierte Impfungen (die erst noch entwickelt werden müssen) eventuell helfen.