Die Hürden auf dem Weg zum neuen Grippeimpfstoff
Der Grippeimpfstoff benötigt zwei Wochen, um im Körper seine volle Wirkung zu entfalten. Die Grippewelle fängt in Deutschland meist zum Jahreswechsel an. Epidemiologen empfehlen daher, sich Anfang November gegen das Influenzavirus impfen zu lassen. Das betrifft insbesondere Kinder, Senioren und Menschen die beruflich besonders exponiert sind z. B. Krankenschwestern und Ärzte.
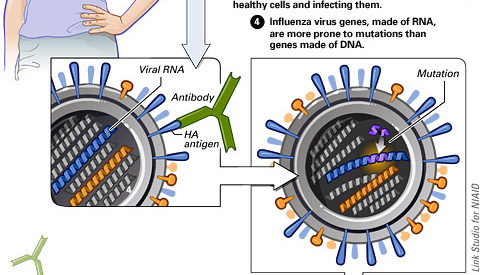
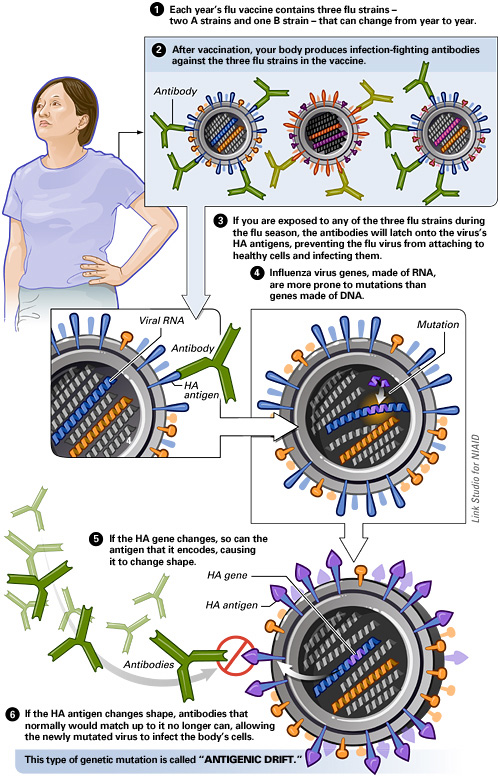
Die Grippeimpfung bietet aber leider keinen hundertprozentigen Schutz. Das liegt daran, dass sich die Influenzaviren schneller verändern, als die Pharmakonzerne Impfstoffe herstellen können. In der Grippesaison 2014/2015 z. B. hatte sich ein Virenstamm derartig unerwartet verändert, dass die saisonale Grippeimpfung hauptsächlich gegen zwei Stämme wirksam war. Das ist zwar nicht die Regel, aber möglich. Deshalb werden jedes Jahr neue Impfstoffe entwickelt, je nachdem, welche Viren gerade kursieren. Virologen der WHO beobachten diese Viren und bestimmen im Februar, wie der jeweilige Impfstoff für die kommende Wintersaison aussehen muss.
Während in vielen Ländern ein Grippeimpfstoff gegen vier unterschiedliche Virenstämme verwendet wird (tetravalenter Impfstoff), schützen die in Deutschland verabreichten Grippeimpfstoffe meist vor den drei gefährlichsten Stämmen. Der Influenzaimpfstoff für die Saison 2017/2018 setzt sich aus den Antigenen weltweit zirkulierender Varianten folgender Viren zusammen:
•A/Michigan/45/2015 (H1N1) pdm09- ähnlicher Stamm
•A/Hong Kong/4801/2014 (H3N2)- ähnlicher Stamm
•B/Brisbane/60/2008- ähnlicher Stamm
Für quadrivalente Impfstoffe werden die Antigene der oben genannten Viren sowie eine Variante von B/Phuket/3073/2013 – ähnlicher Stamm – empfohlen.
A und B bezeichnen die Virustypen, der Ortsname bezieht sich auf den Ort der Virusisolierung; die erste Ziffer gibt die Nummer des jeweils isolierten Stamms an, die zweite bezieht sich auf das Isolierungsjahr. Mit H und N werden die beiden wichtigsten Proteine der Virushülle Hämagglutinin und Neuraminidase abgekürzt, die Ziffer dahinter bezeichnet den aktuellen Hämagglutinin- bzw. Neuraminidase-Subtyp.
Für die Impfstoffherstellung sind sogenannte Saatviren nötig, die zumeist in Hühnereiern vermehrt werden: Pro Impfstoffdosis wird ein Ei benötigt. Dabei wird das Influenzavirus in Hühnereier injiziert und die Eier durch Maschinen mehrere Tage bebrütet. Die Viren vermehren sich und werden danach aus den Eiern entnommen, in einem komplexen Prozess gereinigt sowie inaktiviert. Daher sind die meisten Influenzaimpfstoffe sogenannte Totimpfstoffe. Diese Schritte müssen für jeden der vier von der WHO empfohlenen Virenstämme separat durchgeführt werden. In der finalen Injektionslösung werden die unterschiedlichen Stämme letztlich zusammengemischt. Dieser aufwendige Herstellungsprozess dauert bis zu sechs Monate.
Ein neuer Fachartikel in PLOS Pathogens [1] zeigt, dass diese Herstellung in Eiern ein Problem ist, wenn die Firmen Impfstoffe gegen den Virussubtyp H3N2 herstellen wollen. Seit der zunehmenden Verbreitung einer Grippe, die durch den Subtyp H3N2 verursacht wird, haben Virologen, die den saisonalen Grippeimpfstoff herstellen, versucht, dieses Virus einzubeziehen. Trotz dieser Bemühungen erwiesen sich neuere Grippeimpfstoffe nur zu 33 Prozent gegen H3N2-Viren wirksam. Laut dieser Studie von Wissenschaftlern am Scripps Research Institute, La Jolla, USA zerstört die übliche Praxis der Influenzavermehrung in Hühnereiern die Hauptzielstelle der Antikörper auf der Virusoberfläche, wodurch der Grippeimpfstoff beim Menschen weniger wirksam wird.
H3N2 ist einer von mehreren Subtypen, bei denen gezeigt wurde, dass sie mutieren, wenn sie in Hühnereiern gezüchtet werden. “Alle Influenzaviren, die in Eiern produziert werden, müssen sich an das Wachstum in dieser Umgebung anpassen und daher Mutationen erzeugen, um besser zu wachsen”, erklärt der Studienautor Ian Wilson.
Mittels einer hochauflösenden Bildgebungstechnik namens Röntgenkristallografie, konnte Erstautor Nicholas Wu zeigen, dass der H3N2-Subtyp, wenn er in Eiern gewachsen ist, ein Virushülleprotein verändert. Dieses veränderte Virushülleprotein kann sich besser an Rezeptoren auf Vogelzellen anheften. Speziell fanden die Forscher die L194P-Mutation in dem Hämagglutinin (HA)-Gen des Virus. Diese Mutation führt dazu, dass an der 194. Stelle des Hämagglutinins die Aminosäure Leucin gegen die Aminosäure Prolin ausgetauscht wird.
Die Folge ist eine lokale Veränderung der dreidimensionalen Struktur des Proteins in einer Region, an die häufig Antikörper binden. Das bedeutet, dass ein Impfstoff, der diese Mutation im HA-Gen enthält, keine wirksame Immunantwort auslösen kann. Dadurch bleibt der Körper ohne Schutz vor zirkulierenden H3N2-Viren. In der Tat zeigt die Analyse von Wu, dass das H3N2-Virus, das in Impfstoffen verwendet wird, bereits die Mutation L194P in dem HA-Gen enthält. “Impfstoffhersteller müssen sich diese Mutation ansehen”, warnte Wu.
Die Ergebnisse dieser Arbeit sind ein Argument dafür alternative Ansätze zur rekombinanten Impfstoffproduktion in der Zellkultur zu entwickeln. Einige Impfstoffhersteller sind bereits dazu übergegangen Zellkulturen aus Säugetierzellen, zu verwenden. Das von der Cilian AG entwickelte Ciliaten-basierte Expressionssystem (CIPEX-System) ist eine weitere Möglichkeit Impfstoffe schneller und sicherer herzustellen. „Im Vergleich zum bisherigen Standardvakzin könnten wir größere Mengen fast doppelt so schnell liefern. Das gilt für die saisonale Grippe, aber auch für Pandemien, die sich schnell in der Bevölkerung verbreiten.“, so Dr. Marcus Hartmann, Vorstand der Cilian AG.
Das CIPEX-System basiert auf dem apathogenen eukaryotischen Einzeller Tetrahymena, der in jedem See oder Tümpel zu finden ist. Die Forscher der Cilian AG haben die Tetrahymenazellen so umprogrammiert, dass sie nur noch das Hämagglutinin des Influenzavirus herstellen.
Tetrahymenazellen bieten beim Aspekt biologische Sicherheit einige Vorteile: Viren aus höheren Organismen können sich aufgrund des außergewöhnlichen Codon-Usages und des hohen AT-Gehalts des Genoms nicht in Tetrahymena vermehren. In über 50 Jahren Grundlagenforschung sind in Tetrahymena keine Viren beobachtet wurden. Das unterscheidet Tetrahymenazellen von den herkömmlich eingesetzten Säugetierzelllinien wie CHO, BHK, NSO, die bei der Impfstoffproduktion mit hohem technischem Aufwand vor der Kontamination mit Viren und Bakterien geschützt werden müssen.
Bei der Virenzucht in Hühnereiern besteht immer ein Kontaminationsrisiko, weil die Hersteller Viren produzieren. Der in Tetrahymena produzierte Grippeimpfstoff hingegen besteht lediglich aus Proteinen. Außerdem gibt es im Tetrahymenavakzin keine Inhaltsstoffe wie Quecksilber oder Formaldehyd. Bei Standardimpfstoffen sind geringe Dosen davon zu finden – unter anderem wegen des Aufreinigungsprozesses.
Weiterführende Literatur


Fast jährlich muss der Grippeimpfstoff an die gerade weltweit zirkulierenden Grippeviren angepasst werden. Ein beträchtlicher Organisationsaufwand, der globale (WHO) und nationale (USA: Center for Disease Control and Prevention) Gesundheitsorganisationen beschäftigt und das jedes Jahr aufs Neue. Dass diese globale Zusammenarbeit in der Bekämpfung von Infektionskrankheiten und speziell von Grippepandemien funktioniert, stimmt einen hoffnungsvoll auch in Bezug auf ernsthaftere, zukünftige Pandemien als es Grippepandemien und regionale Grippewellen sind.
Es gibt aber Verbesserungsbedarf: Ein universeller Grippeimpfstoff, der gegen alle jetztigen und zukünftigen Grippeviren wirksam ist, wäre ein bedeutsamer Fortschritt nicht nur für die Bekämpfung der Grippe, sondern auch für die Impftechnologie an und für sich, denn es würde auch die Hoffnung auf eine Impfung beispielsweise gegen HIV Auftrieb geben, denn auch HIV ist (ähnlich wie die Grippe) ein höchst variables Virus. Variabel in Grippeviren sind vor allem die Oberflächenproteine und gegen diese Oberflächenproteine sind sowohl die natürlicherweise vom Menschen als Abwehr erzeugten Antikörper aktiv als auch die Antikörper, die als Antwort auf die Injektion von Grippeimpfstoffen gebildet werden. Proteine im Viruskern als Antigene, als Impfstoff könnten zu einem universellen Grippeimpfstoff führen, denn diese Proteine ändern sich weit weniger schnell als die Oberflächenproteine. Tatsächlich gibt es inzwischen einen ersten universellen Grippeimpfstoff, der sich gegen Virusproteine im Virusinnern richtet. Er wird gerade weltweit getestet. Zudem löst dieser gerade getestete universelle Grippeimpfstoff eine andere, potenziell günstigere Immunantwort aus als die heute verwendeten Impfstoffe: er stimuliert vorwiegend die Produktion von grippespezifischen T-Zell-Leukozyten und man weiss, dass Grippekranke, die vorwiegend solche T-Zell-Leukozyten in der natürlich ablaufenden Immunantwort erzeugen, die Krankheit schneller überwinden und besser vor weiteren Grippeinfektionen geschützt sind.
Ein Fortschritt würde es auch bedeuten, wenn man Leute immer noch impfen könnte, wenn bereits die Grippe umgeht. Das wäre mit einem passiven Impfstoff möglich, einem Impfstoff, der aus neutralisierenden Antikörpern gegen das gerade sich verbreitende Grippevirus besteht. Damit würde die oben im Einleitungssatz formulierte Einschränkung wegfallen (Zitat):
Neutralisierende Antikörper als Spritze verabreicht würdenohne Verzögerung, also sofort, wirken. Hier wurden bereits 1993 erste Forschungserfolge vermeldet. Doch von der Forschung bis zum klinischen Einsatz kann es in der Humanmedizin lange dauern.
Jede Immunisierung braucht ungefähr 2 Wochen, bis es zur Produktion von ausreichend wirksamen Antikörpern kommt. Das ist die Zeit, die unser Körper dafür braucht.
Neutralisierende Antikörper per Injektion zu geben, ist nichts neues, das ist die sog. passive Immunisierung. Passiv deshalb, weil der Antikörper zwar gegen sein Antigen wirkt, das Immunsystem selber aber keine Immunität aufbaut. Nach der normalen Zirkulationszeit verschwinden diese Antikörper wieder. Deshalb nutzt man sie im wesentlichen bei Erkrankungen, die sonst tödlich verlaufen – Tollwut wäre ein klassischer Fall.
@Michael: eine passive Immunisierung (mit neutralisierenden Antikörpern) gibt es meines Wissens nach für Grippe bis jetzt nicht. Sie könnte aber sinnvoll sein, weil es 1) bei Grippe oft zur Situation kommt, dass es zu spät für die Impfung ist 2) es vorkommt, dass der verfügbare Grippeimpfstoff nicht gegen den Subtyp wirkt, der gerade zirkuliert.
Möglicherweise ist es unter heutigen Herstellungsbedingungen aber nicht möglich auf die Schnelle einen passiven Impfstoff gegen den aktuellen Grippesubtyp herzustellen.
Danke für den Artikel. Der war wissenserweiternd.
Erstaunlich finde ich, dass die Impftechnologie nach vielen Jahrzehnten Einsatz immer noch auf erstaunliche Art und Weise verbessert werden kann. Teilweise einfach dadurch, dass man den Impfstoff anders herstellt, beispielsweise wie hier dargestellt nicht durch die übliche Vermehrung des Grippevirus (Influenzavirus) in Hühnereiern und anschliessender Inaktivierung des Virus, einem langwierigen (6 Monate) und mehrschrittigen Prozess, sondern durch genetisch veränderte Mikroorganismen, die ein Grippeprotein erzeugen, dass dann als hochreines, nicht durch andere Virusbestandteile “verunreinigtes” Antigen (also als Impfstoff) dient. Eine andere Schiene des Fortschritts in der Impftechnologie ist die Suche nach besseren Antigenen, nach Virusbestandteilen, die eine “bessere” Immunantwort beim Geimpften auslösen. “Besser” bedeutet im Falle des Influenzavirus, dass sich die Immunantwort gegen mehr Grippevirusvarianten richtet als bei den heutigen Grippeimpfungen, besser kann aber auch bedeuten, dass die Immunantwort nicht nur die Bildung von Antikörpern umfasst, sondern auch eine zelluläre Immunantwort in Form von körpereigenen T-Lymphozyten (die sich gegen die Viren (hier Grippeviren) richten), einschliesst.
Warum gibt es dieses Phänomen, dass die Behandlung von uralten Krankheiten (wie Virusinfektionen, Krebs, etc), immer wieder noch nach Jahrzehnten verbessert werden kann? Der Grund liegt wohl in der hohen Variabilität von biologischen Systemen. Es gibt eben nicht nur den Grippe- oder HIV-Virus, sondern eine Vielzahl von Varianten und es gibt nicht nur den Krebs, sondern sehr viele verschiedenen Formen, die jeweils eine andere Therapie erfordern. Die letzte Schlussfolgerung aus dieser biologischen Vielfalt ist wohl die personalisierte Medizin, die Medizin also, die auf die aktuelle Situation beim Patienten gezielt reagiert. Im Falle von Impfungen muss man allerdings schon vor der Erkrankung (der Infektion) aktiv werden (impfen) und trotzdem möglichst präzis auf die gerade zirkulierenden Viren antworten, was heute einen beträchtlichen organisatorischen Aufwand bedeutet, muss man doch immer wieder andere Impfstoffe herstellen.
Das im obigen Beitrag erwähnte CIPEX-System für die Herstellung von Proteinen mittels genetisch veränderter Organismen wurde übrigens erst um das Jahre 2008 herum vorgestellt, wenn man das Erscheinungssystem von Biopharmaceutical Expression Systems and Genetic Engineering Technologies als Massstab nimmt.