“Es gibt keine Depressionen”
Wie der Psychologie- und Psychiatrieprofessor Peter de Jonge die psychische Gesundheitsversorgung revolutionieren will
Peter de Jonge ist Professor für Psychiatrische Epidemiologie an den Universitätskliniken Groningen. Seit 2016 ist er ebenfalls Professor für Entwicklungspsychologie an der Universität Groningen. De Jonge ist unter anderem auf affektive Störungen (Gefühlsstörungen), die Epidemiologie psychischer Störungen, psychologische Methodologie und Statistik spezialisiert. Die psychische Gesundheit des Menschen erforscht er seit rund 20 Jahren.
Hierfür erhielt er Forschungsmittel in Höhe von über fünf Millionen Euro bewilligt, beispielsweise von der Niederländischen Forschungsorganisation (NWO). Das Gesundheitsunternehmen Espria unterstützte seine Forschung ebenfalls mit einer Million. De Jonge ist Mitglied des von der Harvard University geführten World Mental Health Surveys, das unter anderem Empfehlungen für die Weltgesundheitsorganisation (WHO) verabschiedet.

Frage: Professor De Jonge, bevor wir Ihre provokante Sichtweise auf Depressionen und Ihr eigenes Modell psychischer Störungen besprechen, würde ich gerne mehr über Ihre Forschungsmethoden erfahren. Würden Sie kurz erklären, was Sie für Ihr Forschungsprojekt “Wie verrückt sind die Niederländer” (Hoe Gek is Nederland) gemacht haben?
Es geht vor allem um die Frage, ob wir uns ein bestimmtes Individuum im Lauf der Zeit anschauen oder jemanden mit einem statistisch ermittelten Durchschnitt vergleichen. Psychologische und psychiatrische Forschung hat meistens allein Letzteres im Blick. Ich finde es aber wichtig, mir Individuen anzuschauen: Also nicht, ob er oder sie sich besser fühlt als der Durchschnittsmensch, sondern wie gut sich jemand im Vergleich zu seinem eigenen, normalen Gesundheitszustand fühlt.
Bei “Wie verrückt sind die Niederländer” kann man beides tun: seine psychische Gesundheit mit dem Rest des Landes vergleichen aber auch sich selbst mit anderen Zeitpunkten. Zum Beispiel wird oft gesagt, dass sich Menschen durch Bewegung besser fühlen. Aber stimmt das auch für mich selbst?
Mit einer speziell hierfür entwickelten App können unsere Teilnehmerinnen und Teilnehmer dreimal am Tag Fragen über ihr psychisches Wohlbefinden beantworten. So haben wir nach dreißig Tagen genügend Daten, um ein Bild ihrer “emotionalen Landschaft” zu zeichnen. Wird jemand durch Wandern glücklicher? Oder durch Besuche bei den Schwiegereltern ausgerechnet unglücklicher?
Individuelle Problemlösungen sind wichtig
Frage: Welche Methoden sind das genau? Und warum wurde das nicht schon früher getan?
Es geht um Zeitreihenanalysen aus der Ökonometrie. Früher dauerte eine einzelne Berechnung Wochen. Heute erledigt der Computer das automatisch innerhalb von Sekunden. Um das zu ermöglichen, haben verschiedene Spezialisten in unserem Team neue Algorithmen entwickelt.
Wahrscheinlich liegt es auch daran, dass man in der Psychologie und Psychiatrie allgemeingültige Antworten für wichtiger hält als die Problemlösung für Individuen. Für den Bereich der psychischen Gesundheit kann man aber leicht zeigen, dass dies auf Kosten der Gesundheitsdienstleistungen geschieht: “Ein Maßstab für alle” funktioniert da schlicht nicht gut.
Meiner Meinung nach kann man über einen Beinbruch oder einen Herzinfarkt sehr wohl allgemeine Aussagen treffen: Wie lange dauert die Genesung? Wie muss man behandeln? Die Psyche der Menschen ist aber so unterschiedlich, dass kaum Verallgemeinerungen möglich sind. Wenn man es trotzdem versucht, dann verliert man das Individuum aus den Augen.
Der Vorteil meines Modells ist, dass wir die mehreren Hundert Kategorien für psychische Störungen nicht brauchen, um etwas Wichtiges über die psychische Gesundheit von jemandem zu erfahren. Vielleicht entstehen am Ende doch Gruppen – aber dann bestimmen die Daten das selbst und nicht, was sich Expertinnen oder Experten im Voraus ausgedacht haben.
Menschen sind keine Kartoffeln
Frage: Und was sind die überraschendsten Ergebnisse Ihrer Forschung?
Wie unterschiedlich wir Menschen doch sind! Was für den einen funktioniert, das kann bei einem anderen sehr schlecht funktionieren. Denken Sie beispielsweise an Antidepressiva: Im Mittelwert finden wir einen kleinen positiven Effekt. Früher habe ich selbst solche Untersuchungen gemacht, auch heute noch. Aber so ein Effekt bedeutet, dass das Medikament bei manchen hilft, bei anderen nicht und bei wieder anderen sogar kontraproduktiv sein kann.
Solche Unterschiede, also die Diversität der Menschen, sind wichtig für die Praxis: Schließlich sitzt vor Ihnen als Psychologe oder Psychiater eine Einzelperson und kein Durchschnittsmensch. Die statistischen Methoden, die in der Forschung mehrheitlich verwendet werden, kommen ursprünglich aus dem Landbau. Sie wurden früher dazu verwendet, das Züchten von Kartoffeln zu verbessern. Bei solchen Fragen geht es nicht um individuelle Kartoffeln, sondern um den Durchschnitt.
Bei Menschen ist das aber anders. Wir müssten in Psychologie und Psychiatrie eigentlich gerade am Individuum interessiert sein, eben wegen der Diversität der Menschen. Die Frage nach dem Durchschnittsmenschen gehört eher ins Gebiet der Krankenversicherungen und Gesundheitspolitiker.
Unterschiede verschwinden im Durchschnittswert
Frage: Was bedeutet das konkret?
Stellen Sie sich vor, ein Patient kommt zu Ihnen in die Praxis und sagt: “Doktor, ich habe eine Depression. Wie lange wird das dauern?” Ich habe keine Ahnung. Im Mittel drei Monate. Aber für Sie als Individuum: Vielleicht zwei Wochen? Vielleicht drei Jahre? “Und was muss ich tun?” Auch das weiß ich nicht. Vielleicht Pillen nehmen? Oder eine Gesprächstherapie machen?
Um hier sinnvolle Antworten zu geben, brauchen wir personalisierte Empfehlungen – und genau solche erhalten wir mit unseren Methoden. Vor Jahren schrieb ich selbst einmal in einer Fachzeitschrift: Eine Depression dauert im Mittel drei Monate. Jetzt begreife ich, dass diese Information in der Praxis von sehr geringem Wert ist.
Nur drei Störungen würden ausreichen
Frage: Heutzutage unterscheidet man Hunderte psychischer Störungen. Sie behaupten, dass drei vielleicht ausreichen. Können Sie das näher erläutern?
Denken wir an Depressionen. Darüber weiß ich am meisten. So gut wie alle Behandlungen für Depressionen helfen ebenfalls bei Angststörungen. Wir sehen auch auf genetischer Ebene sehr viele Überschneidungen. Wenn die Behandlung aber dieselbe ist, warum muss man dann verschiedene Diagnosen voneinander unterscheiden? Mir erscheint es als sinnvoller, nur ein paar große Problemgebiete zu unterscheiden und in diesen die Behandlung für eine bestimmte Person anzupassen.
Jeder hat seine persönliche Anfälligkeit. Manche reagieren auf Stress, indem sie sich zurückziehen. Das nennen wir “Internalisierung”. Andere reagieren nach außen, etwa indem sie Ärger verursachen. Das ist “Externalisierung”. Wieder andere reagieren psychotisch, das heißt, dass sie an merkwürdige Dinge glauben oder in der ganzen Welt eine Verschwörung sehen. Auch das kann so weit führen, dass das Funktionieren eines Menschen eingeschränkt wird.
Ich bin der Überzeugung, dass die Unterscheidung in diese drei Gruppen hinreichend ist: internalisierende, externalisierende und psychotische Störungen; hinreichend für ein globales Bild darüber, was jemandes Anfälligkeiten sind. Dabei kann jemand natürlich mehr als nur eine haben. Anschließend will ich nicht allein über Symptome sprechen, sondern auch über Ursachen. Woher kommen die Probleme? Aber auf persönlichem Niveau, für jedes Individuum einzeln.
Nur eine Konsensdefinition
Frage: Sie sagen, dass es Depressionen nicht gibt. Können Sie das näher erklären?
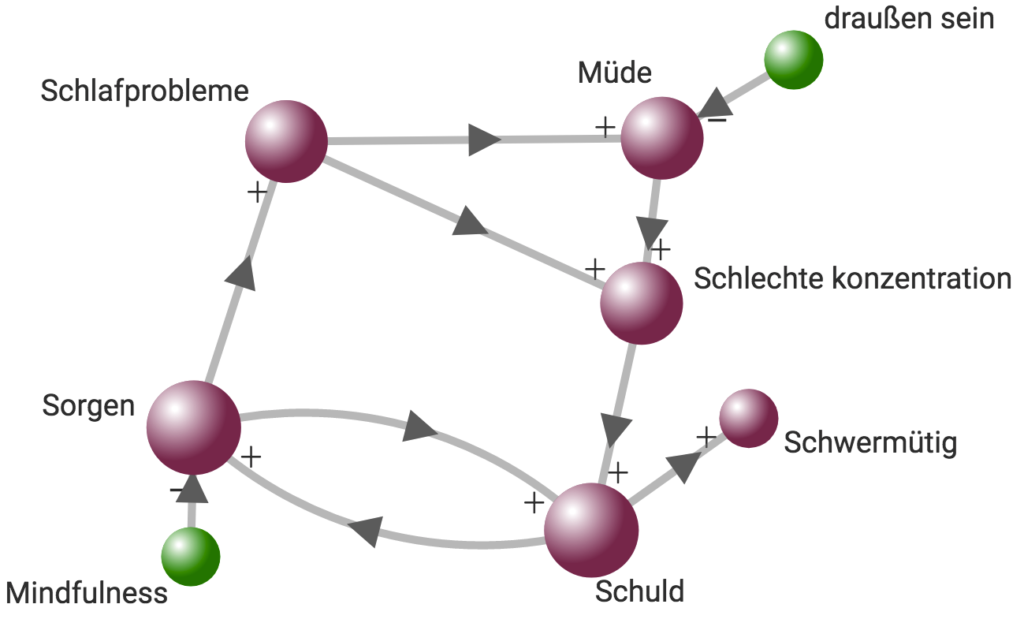
Damit meine ich, dass “Depression” eine Konsensdefinition ist, also was bestimmte Expertinnen und Experten über die Probleme der Menschen denken. Fragen Sie aber die Menschen selbst nach ihren eigenen Problemen, ohne diagnostische Kategorien. Zeigt sich dann eine Gruppe von Symptomen, die wir Depression nennen können? Wir haben das bei mehr als 70.000 Menschen untersucht – und auf der Populationsebene finden wir keinen Beweis dafür, dass es viele Menschen gibt, die nur eine reine Depression haben.
Das liegt an zwei Dingen: Einerseits sind auch diese Menschen sehr unterschiedlich. Unter denen mit depressiven Problemen schlafen die einen viel, die anderen gerade wenig, wird der eine Dick und der andere nimmt ab. Manche werden ruhelos und angespannt, andere aber langsam und inaktiv.
Das Zweite ist: Es gibt so viele Überschneidungen mit anderen “Störungen”. Viele Menschen mit Depressionen grübeln, doch das ist ein Symptom einer anderen Störung, nämlich der sogenannten Generalisierten Angststörung (GAS). Und so lassen sich viele weitere Beispiele dafür nennen, die meinen Standpunkt unterstützen, dass es Depressionen in diesem Sinne nicht gibt.
Schlüssel zur Besserung in Person selbst
Frage: Depressionen werden oft als Ursache für einen Großteil der Krankheitstage oder Arbeitsunfähigkeit angeführt. Ihre Aussage klingt dann etwas komisch.
Um Missverständnissen vorzubeugen: Ich behaupte keinesfalls, dass es depressive Probleme nicht gibt. Ich kenne diese aus nächster Nähe und will in keiner Weise das Leiden der Betroffenen marginalisieren.
Das kann ich an einem anderen Beispiel verdeutlichen: Denken Sie an “Burn-Out”. Viele Hausärzte sind davon überzeugt, dass es so etwas gibt. Im psychiatrischen Diagnosehandbuch DSM kommt die Kategorie aber nicht vor. Bei solchen Bezeichnungen stellt sich die Frage, inwieweit sie die Probleme von Menschen so gut beschreiben, dass Behandlungen daran anknüpfen können. Bei Depressionen hat sich das in den vergangenen Jahrzehnten nicht bewährt.
Ich denke daher, dass die psychischen Probleme der Menschen oft auf falsche Weise beschrieben werden. Die Diagnose “Depression” fügt nichts zu. Im Gegenteil kann sie viel Schlechtes bewirken. Das Stellen einer Diagnose kann bei Menschen etwa den Eindruck erwecken, dass sie eine Störung haben, gegen die sie nichts tun können, so wie bei manchen somatischen Erkrankungen.
Der Schlüssel zur Besserung der depressiven Probleme liegt aber in entscheidendem Maße bei der Person selbst. Tu etwas, um einem Zuviel an Stressreizen vorzubeugen. Schau, was dich glücklich macht oder nicht glücklich macht, langfristig gesehen. Denk darüber nach, was du mit deinem Leben anfangen willst. Diese Art von Fragen regen wir nicht dadurch an, dass wir über “Depressionen” als Störung sprechen.
Die Störung behindert aber nicht nur die Patientinnen und Patienten, sondern auch die Forschung. In den beinahe vier Jahrzehnten, in denen man schon mit dem Begriff der Depressionen arbeitet, hat man erstaunlich wenig effektive Behandlungen und Wissen um die Ursachen entdeckt.
In Nordamerika verbreitet sich diese Ansicht auch allmählich. Die psychische Welt ist nicht so schwarz oder weiß: Entweder hat man Depressionen oder nicht. Das ist eine Scheindiagnose. Deshalb finden wir auch keine Depressionen in der Population.
Ältere verlieren viel, sind aber nicht depressiver
Frage: Wird Ihre Forschung auch schon in der Praxis angewandt?
Das Gesundheitsunternehmen Espria wandte sich mit dem Wunsch an mich, das Wohlbefinden älterer Menschen zu verbessern. Bisher passiert das größtenteils auf der Basis von Forschung über Durchschnittsmenschen. Das Unternehmen wollte nun wissen, ob man den Menschen besser helfen kann, wenn man sich auf Individuen konzentriert.
Mir ist dabei aufgefallen, dass Ältere zwar viel verlieren, etwa Freunde, Familienmitglieder oder Möglichkeiten, etwas zu unternehmen. Das heißt, sie haben eigentlich gute Gründe dafür, sich depressiv zu fühlen. Trotzdem passiert das kaum: Wir konnten keine Hinweise darauf finden, dass ältere Menschen depressiver sind als jüngere.
Daraus ergibt sich die wichtige Frage, wie das sein kann: Wie können ältere Menschen ihre Verluste kompensieren? Die Antwort: Manche können mehr Zeit mit ihrer Familie verbringen oder unternehmen mehr sozialen Aktivitäten, andere finden endlich Zeit für die Dinge, die sie schon lange tun wollten. In jedem Fall richten sich die Menschen auf das, was sie aus ihrem Leben machen wollen, und denken nicht so sehr darüber nach, welche Möglichkeiten sie im Vergleich zu jüngeren Menschen verloren haben.
Nach einem Pilotprojekt mit Hunderten Älteren wird in Kürze die fertige App angeboten. Das ist etwas, das mich selbst sehr fröhlich stimmt, denn ich hoffe, dass viele Menschen hiervon profitieren werden. Beispielsweise dadurch, dass sie von sich selbst lernen, was ihre Stärken und Schwächen sind und worin für sie die Quellen ihres Wohlbefindens bestehen.
Biologische Forschung hat viel zu wenig gebracht
Frage: Bei psychiatrischer Forschung geht es seit Jahrzehnten vor allem um die vermeintlichen genetischen und neurobiologischen Ursachen psychischer Störungen, um sogenannte Biomarker und mögliche psychopharmakologische Behandlungen. Was hat diese Forschung Ihrer Meinung nach bisher den Patientinnen und Patienten gebracht? Und wie wird das wohl in Zukunft sein?
Diese Forschung hat viel zu wenig gebracht. Und daran wird sich auch nichts ändern.
Ich habe schon über die Diversität der Menschen gesprochen. Die Biomarker (das sind biologische Merkmale, die beispielsweise im Blut oder Gehirn von jemandem gefunden werden können; Anm. d. A.), die Forscherinnen und Forscher in den letzten Jahrzehnten entdeckt haben, erklären so gut wie gar nichts; die Effekte sind viel zu klein.
Mein prinzipielles Argument ist aber, dass es bei psychischen Störungen darum geht, wie sich jemand fühlt. Stellen Sie sich vor, jemand geht zum Arzt und bekommt Folgendes mitgeteilt: “Wir haben in ihrem Blut einen Biomarker für Depressionen gefunden.” Aber der- oder diejenige fühlt sich gar nicht depressiv. Was sollten wir in so einer Situation tun? Nein, bei psychischen Störungen geht es darum, wie man sich fühlt, um Emotionen, Gedanken und das Verhalten. Diese Bestimmen das Vorliegen eines Problems, nicht das Gehirn oder die Gene.
Frage: Sie haben auch eine kritische Meinung über das DSM-5 von 2013, das neue diagnostische Handbuch der Amerikanischen Psychiatrischen Vereinigung (APA), an dem sich die psychische Gesundheitsversorgung in vielen Ländern orientiert. Was haben Sie gegen das Handbuch?
Die Abkürzung DSM steht für “Diagnostic and Statistical Manual”. Das Buch ist tatsächlich aber keines dieser drei Dinge: Es ist nicht diagnostisch, weil es ausschließlich Klassifikationen enthält und nicht erklärt, warum jemand ein Problem hat, also keine Ursachen nennt. Es ist auch nicht statistisch, sondern basiert auf Konsensdefinitionen bestimmter Expertinnen und Experten; nur manchmal werden kleine Anpassungen aufgrund empirischer Daten vorgenommen. Ich nenne dieses Vorgehen die “BOGSAT-Methode”. Das steht für: “Bunch Of Guys Sitting Around a Table.” Das DSM ist zu guter Letzt auch kein Handbuch, also keine Anleitung, weil darin nicht steht, was für eine Behandlung durchgeführt werden muss.
Das DSM ist vor allem für die Krankenversicherungen wichtig, um etwas über die vermeintlichen Kosten einer Störung aussagen zu können und die Behandlungskosten abzurechnen. Das hilft der Psychiatrie und Psychologie aber beim Verstehen psychischer Probleme kaum weiter.
Nicht nur Probleme, auch Talente sehen
Frage: Haben Sie denn selbst eine Idee für eine bessere psychische Gesundheitsversorgung?
Für mich ist es unerlässlich, nicht nur die Probleme, sondern auch die Möglichkeiten und Talente einer Person zu betrachten, indem wir zum Beispiel sagen: “Sie sind zwar ein emotional empfindlicher Mensch, aber gerade deshalb können Sie sich auch gut in andere einfühlen.” So eine Vorgehensweise würde auch das Leiden und die Stigmatisierung psychiatrischer Patienten reduzieren. Ich weiß aus eigener Erfahrung, dass viele Klinikerinnen und Kliniker so denken und sich daher auch nicht so gut mit dem Ansatz des DSM identifizieren können.
Schließlich würde ich mir auch wünschen, dass wir uns im Gesundheitswesen vor allem damit beschäftigen, wie man das Leben eines Menschen verbessern kann. Stellen Sie sich vor, zu mir kommt eine Patientin oder ein Patient und ich würde die folgende Frage stellen: “Was ist für Sie das Wichtigste, das Sie in ihrem Leben tun möchten? Was sind Ihre größten Probleme und warum schaffen Sie es nicht, daran etwas zu verändern?” Dafür würde ich gerne maßgeschneiderte Ratschläge geben. So stelle ich mir eine wirkliche “personalisierte Medizin” vor, jedenfalls für die psychische Gesundheitsversorgung.
Hinweis: Peter der Jonge und Stephan Schleim arbeiten beide am Heymans Institut für Psychologische Forschung der Universität Groningen, jedoch in unterschiedlichen Forschungsgruppen. Dieser Beitrag erscheint parallel auf Telepolis – Magazin für Netzkultur und wurde aus dem Niederländischen übersetzt.


Klingt alles recht schlüssig und nachvollziehbar, was Peter de Jonge im Interview ausführt. Danke dafür!
Wie ich schon immer hier auf Menschenbilder sagte, es kommt primär darauf an, wie das Individuum auf die Reize aus seiner Umwelt aufgrund seiner individuellen Konstitution reagiert bzw. reagieren kann.
—
Off topic:
De Jonge: »Die Biomarker (…), die Forscherinnen und Forscher in den letzten Jahrzehnten entdeckt haben, erklären so gut wie gar nichts; die Effekte sind viel zu klein. «.
Du, Stephan, an andere Stelle in einem ähnlichen Erklärungs-Zusammenhang: »Aber Erklären ist doch etwas, was Menschen (oder jedenfalls kognitive Wesen) tun, und nicht Zustände.«.
@Balanus: erklären
Haha, gutes Gedächtnis; aber das ist doch nicht off topic!
De Jonge bezieht sich hier auf den statistisch klar definierten Begriff der Varianzerklärung. Das ist Geschmackssache – aber jedenfalls nicht so schlampig, wie oft mit dem Wort umgegangen wird.
Der springende Punkt ist, dass die Effekte der Biomarker zu klein sind, und Menschen damit sowieso nichts erklären können, ob man nun von Varianzerklärung sprechen will oder nicht.
Interessantes Interview, danke. Hält Ihr Kollege am Konzept “psychischer Krankheiten” fest? Seine Einteilung in die drei großen Typen hat keinen (auf den ersten Blick erkennbaren) theoretischen Anspruch mehr, in der Störungs-Terminologie war er ja nur supendiert.
Gack, gack, gack.
Der Bär (oder Mensch) ist zufrieden mit dem, was er tut, oder nicht.
“Glück bedeutet nicht zu tun, was gemocht, sondern zu mögen, was getan wird.” (Quelle, unbekannt, von Dr. W originär ist es jedenfalls nicht)
—
Opi Webbaer hatte mit einigen Depressiven zu tun, es schien ihm so, dass sie sozusagen aus biochemischen Gründen nicht in der Lage waren Zufriedenheit zu generieren.
Sozusagen unabhängig von Allem, es gibt auch sehr erfolgreiche Depressive, vielleicht entsteht so auch ein besonderer Antrieb.
(Opi W nimmt diese Symptomatik als Krankheit ernst.)
So, wie er bei Sanguinikern, Dr. W ist einer davon, nicht entstehen muss.
MFG + schöne Woche noch,
Dr. Webbaer (der womöglich auch kippen könnte, wenn bspw. ein einschlägiger Bart in seinem Umfeld zu wüten beginnt, wie eingeladen)
Ein Depressiver kann die Frage: ..warum schaffen Sie es nicht, daran [an ihren Problemen] etwas zu verändern?“ nicht beantworten, weil er antriebslos ist. Die Titelaussage: „Es gibt keine Depressionen“ stimmt wörtlich genommen nicht, sie stimmt aber wenn man mit Depression ein klar umrissenes Kranheitsbild mit klarer Verlaufsprognose und klaren Therapiemassnahmen sieht. Es gibt den depressiven Formenkreis und die Diagnose depressive Episode (im DSM-V major depression) muss und kann gestellt werden um überhaupt eine Therapie einzuleiten.
Die vielen Unter- und Differentialdiagnosen, die es gibt (nur schon für die Depression) sind aber tatsächlich kaum therapierelevant, sie sagen dem Arzt nicht welche Medikamente und Interventionen er zu unternehmen hätte und sie haben auch keine prognostische Aussagekraft. Nur ist das schon seit Jahrzehnten bekannt. Professor Peter de Jonge sagt diesbezüglich überhaupt nichts Neues.
Wenn Professor de Jonge etwas Neues in die Szene gebracht hat, dann über die Algorithmen, mit denen er die Patienten verfolgt, letztlich über Big Data (Zitat).Es geht um Zeitreihenanalysen aus der Ökonometrie. Früher dauerte eine einzelne Berechnung Wochen. Heute erledigt der Computer das automatisch innerhalb von Sekunden. Um das zu ermöglichen, haben verschiedene Spezialisten in unserem Team neue Algorithmen entwickelt.
Subpopulationen finden führt zu besseren Therapien
Differentialdiagnosen machen für den Patienten nur Sinn wenn sie zu besseren Therapien führen, wenn sie das nicht tun muss man andere Kriterien finden um das Krankheits/Therapiebild besser zu unterteilen und die Patienten in die richtigen Therapieschienen zu leiten. Eine Methode ist die von Professor de Jonge angewandte Big Data Methode, welche unzählige Datenpunkte, die über den Patienten erhoben werden, berücksichtigt werden. Diese wird wohl den Methoden ähneln mit denen Google und Facebook herausfindet was ich für ein Typ bin und was meine politische und sexuelle Orientierung ist. Das alles können Facebook- und Google-Algorithmen nämlich heute aufgrund von Indizien herausfinden. Mit einer Indizienkette können auch Psychiatriepatienten wohl besser eingeschätzt werden.
Eine andere Methode um Suppopulationen zu bilden könnten später einmal die Biomarker bilden. Die Aussage in diesem Artikel dazu Diese Forschung hat viel zu wenig gebracht. Und daran wird sich auch nichts ändern. ist verfrüht. Denn in der Medizin kann es viele Jahre, ja Jahrzehnte dauern bis sich ein klares Bild eines medizinischen Bereichs herausbildet. Was Biomarker in der Psychiatrie bringen wird man in vielleicht 10 bis 20 Jahren in einem Übersichtsartikel zusammengefasst lesen können.
Was mich etwas verwundert am obigen Interview sind die Aussagen über ältere Patienten mit ihren vielen Verlusten, die dennoch nicht das Risiko für eine Depression erhöhen. Auch das ist schon längstens bekannt und wenn eine junge Frau ihren Freund verliert und sie später als depressiv eingestuft wird, so ist die Depression in der Regel nicht die Folge davon, dass sie von ihrem Freund verlassen wurde, sondern es ist gerade umgekehrt: Ihr Freund hat sie verlassen weil sie depressiv ist. Auch heute noch wird diese Diagnose meist zu spät gestellt, erst dann wenn die Symptome schon äusserst stark sind.
Zitat:..die Effekte der Biomarker zu klein sind, und Menschen damit sowieso nichts erklären können, ob man nun von Varianzerklärung sprechen will oder nicht. Evidenzbasierte Medizin kann auch ohne “Erklärungen” wirksame von unwirksamen Therapien unterscheiden, einfach über Versuchsreihen (z.B. Doppelblindstudien) und klinische Beobachtungen.
Die hier im Artikel vorgestellte Big Data Methode die Therapie zu leiten, erklärt sogar noch weniger als die Biomarker-Methode, sie ist rein empirisch und kann zuerst einmal gar nichts erklären.
spannender artikel und eine mutige sichtweise – kompliment!!
Als wenn das so einfach reichen würde, im Negativen nur das Positive entdecken zu müssen, so quasi nach dem Motto: “…und dann wird alles gut!” Hmm…
@Szilveszter: Positives
Damit lässt sich sicher auch nicht alles lösen; die These ist ja nur, dass es den Patienten mehr nutzt, über ihre Möglichkeiten und Talenten zu sprechen als über ihre Einschränkungen, wenn man ihnen eben so eine “Störung” diagnostiziert wie Depressionen oder Angststörung.
Von einer Leserin bekam ich eine bewegende zuschrift, die meinte, der Artikel habe ihr mehr genutzt als zehn Jahre Psychotherapie und sie suche jetzt nach Möglichkeiten aus der Angststörung, während die Diagnose (und Pillen) ihr überhaupt nicht dabei geholfen hätte, etwas gegen ihre Probleme zu unternehmen.
Das scheint mir zumindest schon einmal ein wichtiger Schritt.
Peter de Jonge ist nicht allein. Rosalind Picard will zusammen mit Apple allein aus Smartphone-Daten Depressionen erkennen und voraussagen.
Und die Chancen dafür stehen gut. Denn auch ein drohenden Rückfall in die Drogensucht kann man inzwischen mit App’s frühzeitig erkennen und solche mit künstlicher Intelligenz arbeitende Apps haben quasi einen Instinkt (Motherly intuition) für eine solche Entwicklung genau oder fast so gut wie Angehörige wie der Artikel Treating Addiction with an App zeigt.
Auch Markus A. Dahlem’s Migräne-App M-sense könnte eventuell Migräneattacken voraussehen, jedenfalls Muster sichtbar machen. Dort liest man nämlich:
Finde deine individuellen Einflussfaktoren Im zweiten Schritt hilft M-sense dir, die Auslöser deiner Attacken zu finden
Danke! eine dringend notwendige Debatte!
Foto-Software erkennt Depressive auf Instagram und zwar war sie in 70 Prozent der Fälle in der Lage, typische Depressionsmerkmale zu erkennen. “Manchmal könnte der Algorithmus eine Depression entdecken, bevor es eine klinische Diagnose gibt”, sagt Andrew Reece von der Harvard University. Damit sei die Software zumindest zuverlässiger als das Urteil von Allgemeinmedizinern, denen es laut den Forschern in nur 42 Prozent aller Fälle gelingen würde, die Anzeichen einer Depression richtig einzuordnen.
Ein bestimmtes Verhalten (hier der Fotographierstil) deutet also auf einen psychischen Zustand hin. In einem anderen Fall konnte mit Software auch anhand der abgesetzten Mails, Tweets, SMS erkannt werden, wann ein Rückfall in die Sucht droht. (Haus-)Aerzte sind oft schlechter was die Diagnosestellung angeht als Software, die Verhaltensindikatoren wie das Medienverhalten auswertet.
Das ist natürlich hanebüchener Quatsch. Das ist Psychopropaganda und Technik-Hörigkeit des vorherrschenden mechanistischen Weltbildes – weiter nichts.
Eine Maschine, ein Computer erkennt gar nichts und entscheidet auch nichts. Er folgt lediglich vorgefertigten Programmen und in diesem Fall auch vorgefertigten Kriterien zur Diagnose angeblicher Krankheiten (es fehlen jegliche validen Nachweise, seit Jahrzehnte langer und intensiver Forschung). Das was an einem Computer meist besser ist, das ist die Geschwindigkeit und Genauigkeit der Sensoren, die die Sinnessysteme des Humanoiden meist um Längen schlagen, deshalb erfindet sich der Humanoide nicht nur im medizinischen Bereich solche Hilfsmittel und Werkzeuge, angefangen vom einfachen Teleskop über Nachtsichtgeräte, bis hin zum Elektronenrastermikroskop. Das Sinnessystem des Humanoiden ist höchst unzulänglich und dazu noch sehr anfällig für Täuschungen.
Ein Computer mit Software, die dafür gemacht wurde solche Dinge zu erkennen, dieser Computer wird auch solche Dinge erkennen, wenn die Software und der Computer das leisten kann. Es sagt überhaupt nichts über z.B. die Depression selbst aus, sondern nur dass Menschen einen Computer mit Software bauten, der mit deren Kriterien zur Erkennung von angeblichen Depressionen programmiert und ggf. trainiert wurde um Menschen als psychisch Krank zu etikettieren.
Ich bitte um Entschuldigung, die Unzulänglichkeit der Sprache bzw. die Prägung. Deshalb noch ein kleiner Nachtrag zum obigen Kommentar.
Ich schrieb ja Eingangs, dass Computer gar nichts “erkennen” und damit meinte ich die Leistung des Humanoiden Bewusstseins anhand von Erfahrung (eine Bewegung, kein Zeitpunkt der irgendwann eintritt), dem daraus folgendem Wissen und damit Dinge bewusst zu erkennen und diese dementsprechend zu bewerten. Demgegenüber steht beim Computer der Vergleich von nicht bewusst erfassten (quantisierten) Daten mit vorgegebenen und einprogrammierten (auch das Programm selbst besteht aus vom Mensch vorgegebene Daten in Form von Algorithmen). Dieser Mustervergleich nennt man dann (eher umgangssprachlich) Erkennung, Mustererkennung. Nur kann ein Computer selbst, ohne die Vorgaben der Muster und der vorgegebenen Programme rein gar nichts erkennen, keinen Vergleich berechnen. Aber auch mit den vorgegebenen Daten, sagt sich ein Computer nicht im Bewusstsein z.B. “Aha, da habe ich jetzt etwas erkannt”, die Maschine, bzw. das Programm reagiert einfach nur auf Übereinstimmungen der vorgegebenen mit den erfassten Daten und liefert daraufhin wieder nur Daten, Daten dass etwas übereinstimmte. Es ist nur eine Maschine ohne Bewusstsein – zumindest heute noch immer, egal wie Komplex diese Maschine ist.
also noch mal.
Ein Computer mit Software, die dafür gemacht wurde solche Dinge zu vergleichen, dieser Computer wird auch solche Dinge sehr erfolgreich vergleichen, wenn die Software und der Computer das leisten kann.
Ich hoffe, ich habe mich nun dazu etwas verständlicher gemacht.
Die Freunde, wenn ich das Lächeln wiedergefunden habe ist es, dank Herrn Mauro Callipo, dass ich ein 110.000,00€ darlehen erhalten habe, und zwei von meinen Kollegen haben ebenfalls Darlehen dieses Mannes ohne Schwierigkeiten mit einem Satz von 3% erhalten pro Jahr. Es ist mit Herrn Callipo Mauro, dass das Leben mein erneut lächelt es ist ein einfacher und sehr verständnisvoller Herzmann. Hier meine E-mail: maurocallipo94@gmail.com
Interessanter Beitrag, der zum Nachdenken anregt. Wir alle sind Individuen und ebenso sind es unsere Erkrankungen. Allzu differenzierte Diagnosen im Bereich des großen Feldes der Depression bringen auch meiner Meinung nach weder den Erkrankten noch den Therapeuten einen irgendwie gearteten Mehrwert.
Hi,
Gibt es auch eine englische Version von dem Interview? Wenn nicht gibt es eine einen englischen Text, der eine ähnliche Argumentation hat?
Endlich mal jemand, der sich traut auch ein paar provokantere Sichtweisen zu veröffentlichen. Ich finde das Konzept der Verallgemeinerung im psychiatrisch/psychologischen Bereich auch absolut unzulänglich.
BEST AVAILABLE WAY TO FINANCIAL FREEDOM {upstoxfunding@yahoo.com}
Are you looking for financial freedom? Are you in debt, you need a loan to start a new business? Or you collapse financially, do you need a loan to buy a car or a house? Have you ever been rejected by your bank in ever finance? You want to improve your financial? You need a loan to pay off your bills pay off? No more looking, we welcome you for an opportunity to get all types of loans at a very affordable 3% interest rate for others. For information, contact us now by email at: {upstoxfunding@yahoo.com}
Do you have a bad credit? Do you need money to pay bills? Is it necessary to start a new business? Do you have an unfinished project due to poor funding? Do you need money to invest in any specialty that will benefit you? And you do not know what to do. We offer the following loans;both Personal loans [secure and unsecured], Business loans [secure and unsecured] ,combination loans ,Student loans,Consolidation loans and so many others.
Company name: UPSTOX FUNDING
Company Email: upstoxfunding@yahoo.com
Text/Call :(302) 273-5794.
Hey, danke für diese Information! Gibt es einen Weg, indem ich mehr Informationen zu diesem Thema finde, damit ich einen Beitrag in meiner lokalen Universität darüber machen könnte? Vielen Dank im Voraus!
hmm, ein sehr interessanter artikel, im grunde bestätigt mich der artikel, psychoanalytisch bzw. gestalttherapeutisch zu arbeiten