Zwischen Wunsch und Wirklichkeit
Früherkennungsmaßnahmen sind nicht immer nur von Vorteil. Der Blick auf Überlebens- und Sterberaten zeigt wie leicht man getäuscht werden kann.
Bekommen Patienten im Rahmen einer Vorsorgeuntersuchung die Diagnose Krebs steht die Welt Kopf. Verzweiflung und Erschütterung angesichts der potenziell tödlichen Erkrankung macht sich breit. Und doch schwingt auch ein wenig Erleichterung mit, den Tumor jetzt noch im frühen Stadium erkannt zu haben. Schließlich war die Früherkennung erfolgreich und eine schnellere Behandlung führt zu einer wesentlich besseren Überlebenschance. Oder?
Wir alle kennen den Satz „Früherkennung rettet Leben“. Doch er kann irreführend sein. Nicht immer trifft die Schlussfolgerung früh erkannt ist schneller gebannt zu. Dass man oft einem gefährlichen Trugschluss in der Bewertung von Screening-Untersuchungen unterliegt, ist vielen gar nicht bewusst. Dabei ist in der Statistik längst bekannt, dass man beim Abwägen von Nutzen und Schaden solcher Früherkennungsmaßnahmen Vorsicht walten lassen muss.
Bessere Prognose auf amerikanischem Boden?
Der an Prostatakrebs erkrankte ehemalige New Yorker Bürgermeister Rudy Giuliani behauptete im Wahlkampf um die Präsidentschaftskandidatur 2007 die medizinische Versorgung in den USA wäre dem Gesundheitssystem in Großbritannien überlegen. Er erklärte: „Vor fünf, sechs Jahren bekam ich die Diagnose Prostatakrebs. Meine Überlebenschance – Gott sei Dank wurde ich geheilt – in den Vereinigten Staaten? 82%! Meine Chance den Prostatakrebs in Großbritannien zu überleben? Gerade einmal 44%.“
In der Tat existieren britische Statistiken des Cancer Research Instituts UK und des Commonwealth Funds aus dem Jahr 2000, laut denen innerhalb von fünf Jahren nur etwa 44% britische Männer mit Prostatakrebs überleben (heutzutage liegt die Rate bei 85%). Ähnliche Daten aus US-amerikanischen Untersuchungen des National Cancer Intelligence Network aus dem Jahr 2002 legen dagegen eine 5-Jahres-Überlebensrate von 82% bei erkrankten Männern in den Vereinigten Staaten dar (aktuell liegt sie bei 98%). Hatte Rudy Giuliani also großes Glück in den USA zu leben als er die Diagnose bekam, da hier die Chance den Krebs zu besiegen offenbar doppelt so groß ist?
Nein – denn der Ex-Bürgermeister von New York ging einem häufigen statistischen Fehlschluss auf den Leim. Trotz der stark unterschiedlichen Überlebensraten sterben in Amerika und in Großbritannien etwa gleich viele Männer an Prostatakrebs. Das National Cancer Institut zählte im Jahr 2004 26 Todesfälle pro 100.000 Amerikaner und das Office for National Statistics 27 Verstorbene pro 100.000 Briten. Wie aber kann es sein, dass die Überlebensrate in einem Land sehr viel besser ist, während die Sterberate in beiden Nationen beinahe identisch ist?
Die Tücke einer frühen Diagnose
Der Vorteil, den US-amerikanische Männer mit Prostatakrebs aufgrund ihres Wohnortes vermeintlich haben, beruht auf einer statistischen Verzerrung, die als lead-time bias (zu deutsch: Vorlaufzeit-Verfälschung) bezeichnet wird. Dieser systematische Fehler spielt vor allem bei der Früherkennung von Krankheiten eine Rolle.
Stellen wir uns einmal zwei verschiedene Gruppen von Männern mit Prostatakrebs vor. Die erste Gruppe lebt in Großbritannien. Dort werden die meisten Krebserkrankungen anhand von typischen spät auftretenden Symptomen wie Problemen beim Wasserlassen, Schmerzen in der Prostata oder vermehrten nächtlichem Harndrang diagnostiziert. Im Schnitt erfahren die britischen Männer im Alter von 67 Jahren von ihrer Erkrankung und sterben im Alter von 70 Jahren. Die 5-Jahres-Überlebensrate beträgt in dieser Situation 0%, da nach 3 Jahren bereits kein Überlebender mehr existiert.
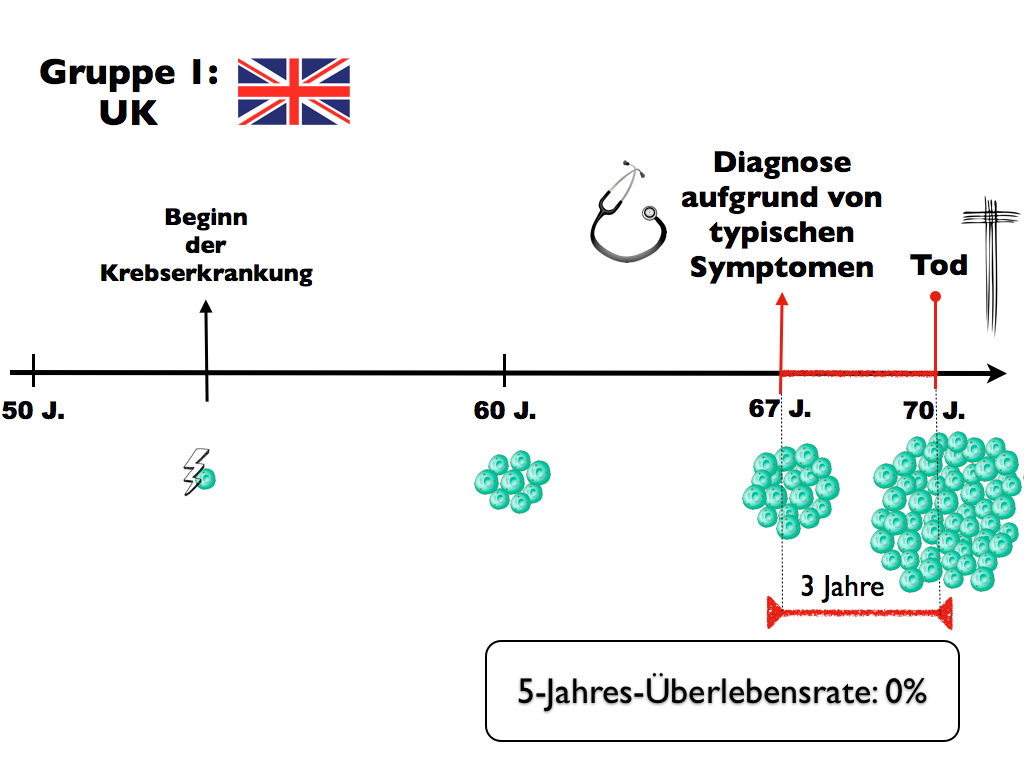
Die zweite Gruppe lebt dagegen in den USA. Hier wird seit den 80er Jahren standardmäßig das prostataspezifische Antigen (PSA) getestet – es gibt also ein Screening zur Früherkennung der Erkrankung, das in Großbritannien nicht routinemäßig zum Einsatz kommt. Dadurch werden die amerikanischen Männer mit Prostatakrebs sehr viel früher erkannt, nämlich wenn sie noch gar keine krankheitsspezifischen Anzeichen entwickelt haben. Im Schnitt erhalten sie mit gut 60 Jahren ihre Diagnose.
Am Todeszeitpunkt hat sich jedoch nichts geändert. Auch sie sterben durchschnittlich im Alter von 70 Jahren. Dennoch liegt die 5-Jahres-Überlebensrate auf einmal bei 100%. Die frühere Diagnose der Männer in den Vereinigten Staaten treibt also die Überlebensrate rasant in die Höhe, ohne dass die Betroffenen effektiv länger leben. Dieser Effekt kommt durch die Vorverlegung des Diagnosezeitpunkts zustande. Der Patient lebt aber nur scheinbar länger – insgesamt ist die Gesamtüberlebenszeit für Prostatakrebs in beiden Gruppen gleich.
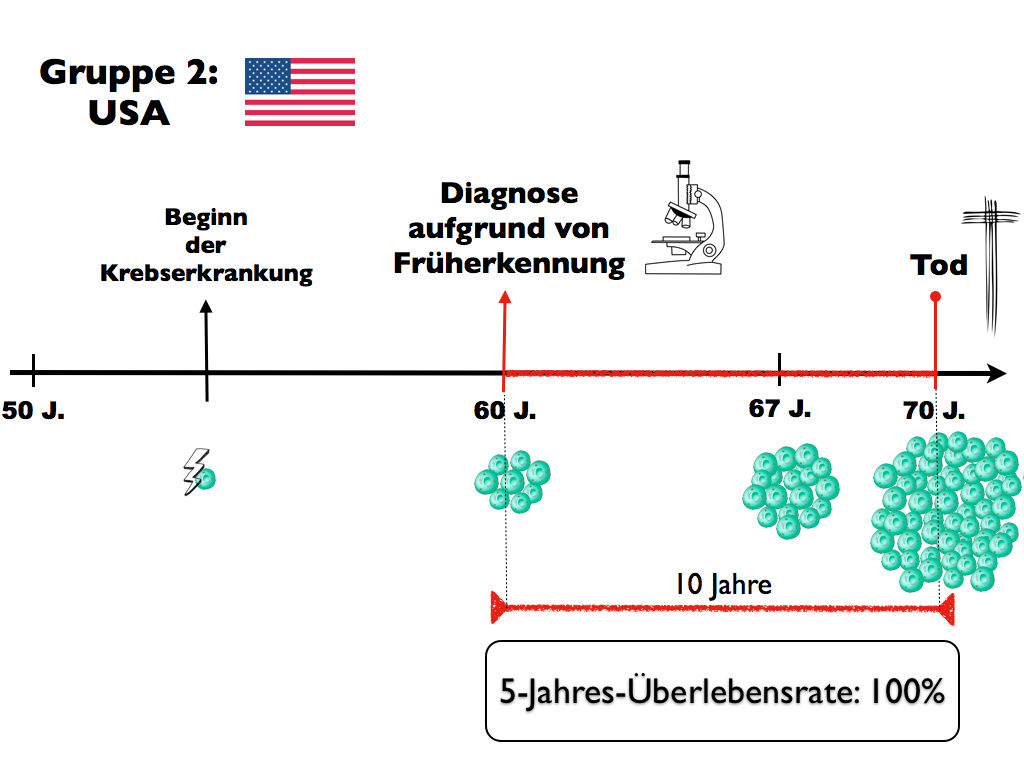
Der lead-time bias ist ein Grund weswegen eine Reihe von Screening-Programmen häufig kritisiert werden. Der vermeintliche Zugewinn an Lebenszeit ist besonders dann nicht relevant, wenn dem Patienten eine frühere Diagnose aufgrund des Nichtvorhandenseins einer wirksamen Therapie überhaupt keinen Nutzen bringt. Bei den Früherkennungsmaßnahmen selbst ist die Vorlaufzeit-Verfälschung normalerweise nicht erkennbar. Erst im Rahmen der Durchführung von randomisiert kontrollierten Studien lässt sich der lead-time bias feststellen: Die Überlebenszeit der Teilnehmer, die an der Früherkennung teilgenommen haben, ist dann nicht länger als die der ungescreenten Personen.
Überschätzung durch Überdiagnose
Es gibt aber noch eine weitere Ursache für die Überschätzung von Überlebensraten. Der sogenannte length-time bias (zu deutsch: Überdiagnose-Bias) ist eine bekannte statistische Störgröße. „Eine Überdiagnose ist die Diagnose einer Erkrankung, die sich ohne eine Untersuchung nie bemerkbar gemacht und keine Beschwerden ausgelöst hätte“, erklären Dr. Beatrice Wolter und Dr. Anna-Sabine Ernst vom Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) in ihrer neuen Broschüre.
Sie richtet großen Schaden an, da Patienten nicht nur unnötig geängstigt und belastet werden, sondern der Befund meist auch überflüssige Behandlungen nach sich zieht. „Hier macht die Diagnostik selbst den Menschen krank“, so die Autoren des IQWiG. Dies ist beispielsweise bei der Diagnose eines bösartigen Tumors der Fall, der so langsam wächst, dass er zu Lebzeiten des Patienten nie Symptome verursacht hätte. Wird er diagnostiziert folgen oft nebenwirkungsreiche Operationen, Bestrahlungen und aggressive Chemotherapien, weil im Voraus oftmals nicht vorhersehbar ist, ob der Krebs Schaden anrichten oder die Gesundheit nie gefährden wird.
In der Medizin spricht man bei Prostatakrebs-Befunden von inzidentiell, manifest, okkult oder latent. Das inzidentielle Prostatakarzinom fällt durch Zufall auf, meist während einer regelmäßigen Vorsorgeuntersuchung, bei der man eine Vergrößerung der Vorsteherdrüse feststellen kann. Als klinisch manifest bezeichnet man Tumoren, die schon so groß geworden sind, dass sie deutlich erkennbar ertastet werden bzw. mit bildgebenden und histologischen Verfahren dargestellt werden können. Okkult (verborgen) sind Prostatakarzinome, die erst durch Metastasen beispielsweise in der Wirbelsäule entdeckt werden.
Viel höher ist allerdings die Zahl der latenten – ohne Symptome und unsichtbar verlaufenden – Prostatakarzinome. Diese werden zu Lebzeiten nie auffällig und haben weder Einfluss auf die Lebenserwartung noch die Lebensqualität der Betroffenen. Aus Autopsie-Studien an Verstorbenen weiß man, dass 60% der über 80-Jährigen und sogar 90% der über 90-Jährigen an Prostatakrebs leiden. Es sterben also sehr viel mehr Männer mit ihrem unbemerkten Prostatakrebs als an ihrem Prostatakrebs.
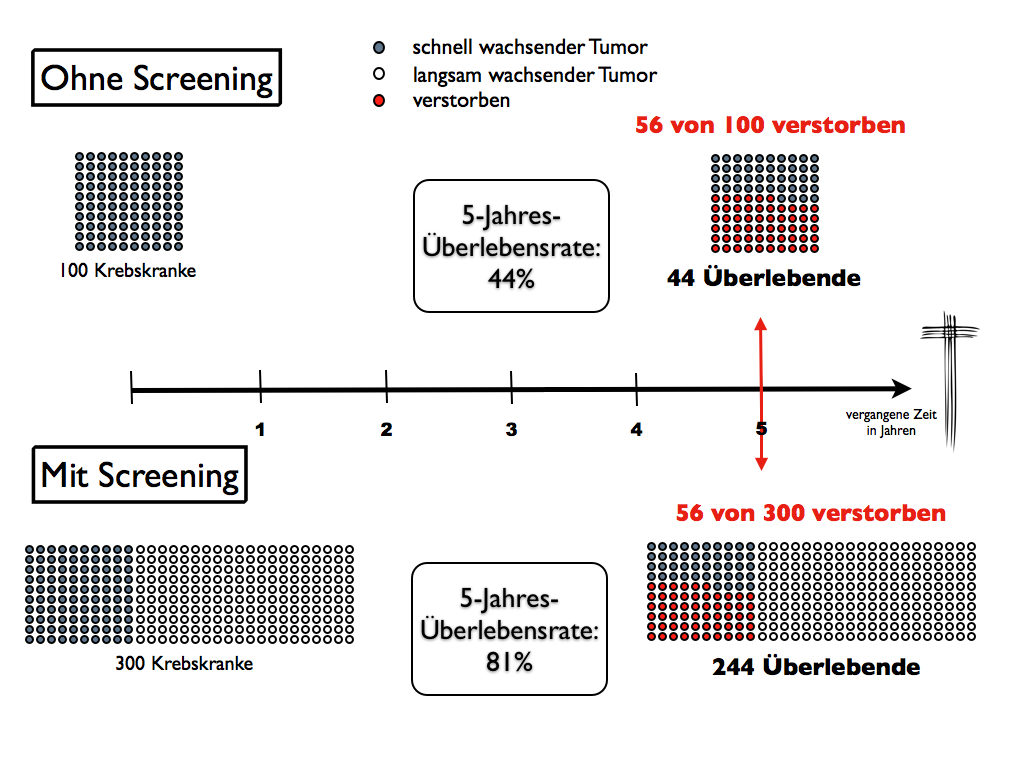
Um sich den Überdiagnose-Bias besser vor Augen führen zu können betrachte man einmal hypothetisch 100 Männer mit einem aggressiven, schnell wachsenden Tumor wie beispielsweise dem progressivem Prostatakrebs. Von ihnen nimmt keiner an einem Screening zur Früherkennung teil. Über ausgeprägte, schnell auftretende Symptome wird der Krebs bei ihnen entdeckt. Innerhalb von fünf Jahren sterben 56 von ihnen. Die Überlebensrate liegt demnach bei 44%.
Hätte man eine Vorsorgeuntersuchung in der Bevölkerung eingeführt, hätte diese zwar dazu geführt, dass man die 100 Männer diagnostiziert. Jedoch hätte man zusätzlich auch noch 200 weitere Männer entdeckt, die so langsam wachsende Tumore besitzen, dass diese nie zum Tode führen wie dem nicht-progressivem Prostatakrebs. Addiert man nun diese 200 überdiagnostizierten Männer zu den 44 Überlebenden aus dem ersten Szenario dazu, steigt die Überlebensrate schlagartig auf 81% an. Obwohl sie nun deutlich größer ist, stirbt aber immer noch die gleiche Anzahl von Männern – nämlich die 56 mit dem aggressiven, schnell wachsenden Tumor.
Der Preis des Wissens
Allgemein gilt also: Je höher die Screening-Rate, desto mehr Diagnosen werden gestellt. Werden in Früherkennungs-Maßnahmen neben zum Tode führenden Krankheiten auch langsam voranschreitende Krankheiten entdeckt, die keine negativen Auswirkungen auf die Gesundheit der Betroffenen haben, wird fälschlicherweise ein besseres Überleben vorgetäuscht. New Yorks Ex-Bürgermeister Rudy Giuliani nahm an, die Überlebensrate wäre ein gutes Messinstrument für eine erfolgreiche Früherkennung von Krankheiten. Dabei kann man nur aus der Betrachtung der Sterberaten Schlussfolgerungen zur Wirksamkeit eines Screening-Verfahrens ziehen.
Im medizinischen Alltag sind Überdiagnosen häufig nicht gut zu erkennen, da man nicht feststellen kann, ob ein Patient ohne die Screening-Maßnahme eigentlich an seiner Erkrankung gestorben wäre. Auch kann man nicht überprüfen, ob der Patient überhaupt lange genug leben wird, um von den Vorteilen einer früheren Behandlung im Falle einer positiven Diagnose zu profitieren. Es gibt viele Früherkennungsuntersuchungen, die deswegen in der Kritik stehen.
Eine Auswertung von internationalen Literaturquellen zweier Wissenschaftler des IQWiG kam zu dem Ergebnis, dass der Anteil der Überdiagnosen an allen durch Früherkennung erreichten Krebsdiagnosen nicht verschwindend gering, sondern erheblich ist. Man schätzt, dass im Rahmen der PSA-Untersuchung bei Prostatakrebs etwa 30-40% der Befunde Überdiagnosen sind, bei der Mammografie zur Abklärung von Brustkrebs wird ein Anteil von 15-20% angenommen, die Computertomographie, die verwendet wird, um Raucher frühzeitig auf Lungenkrebs zu testen, soll in etwa 20% zu Überdiagnosen führen und die Sonografie als Vorsorgemaßnahme für Schilddrüsenkarzinome wird sogar auf 50 bis 70% Überdiagnosen geschätzt.
Im amerikanischen Raum beschreibt man verschiedene Krebsarten häufig mit Analogien aus dem Tierreich. Die „Schildkröten“ entsprechen den harmlosen, langsam wachsenden Tumoren. Sie sind so träge, dass sie einem nicht gefährlich werden können und keine Behandlung benötigen. Als „Vögel“ bezeichnet man dagegen schnell wachsende Krebsarten, die so flink sind, dass man sie nie einfangen kann und bei denen die Behandlung längst nichts mehr ausrichten kann, wenn sie entdeckt werden. Die „Bären“ hingegen stellen eine Mischung dar. Hierbei handelt es sich um gefährliche, aber normalschnell wachsende Tumoren, die man frühzeitig entdeckt noch mit guter Chance therapieren kann. „Die „Bären“ sind die einzigen Krebsarten, bei denen Vorsorgeuntersuchungen überhaupt Sinn machen können“, erklärt Krebsexperte und Direktor des National Institutes of Health Office of Disease Prevention Barry Kramer.
Vorsicht mit der Vorsorge
Frühere Diagnosen und Überdiagnosen können eine längere Überlebenszeit vorgaukeln, sind aber nicht zwangsläufig mit einer verringerten Sterberate gleichzusetzen. Selbst Ärzte kennen diesen Unterschied oft nicht. Eine Studie von Odette Wegwarth und ihren Kollegen vom Harding-Zentrum für Risikokompetenz aus dem Jahr 2012 zeigt wie schwer sich Mediziner in der Einschätzung von Überlebens- und Sterberaten tun. Allgemeinmediziner und Fachärzte für Innere Medizin wurden gebeten mitzuteilen, ob sie einem hypothetischen Patienten ein Screening auf eine Krebserkrankung empfehlen würden. Einmal bekamen sie für ihre Entscheidung die 5-Jahres-Überlebensrate präsentiert (ohne Screening: 68%, mit Screening: 99%) und einmal die Sterberate (ohne Screening: 2 Tote pro 100, mit Screening: 1,6 Tote pro 100).
Obwohl es um dieselbe Krebserkrankung ging, sprachen sich im ersten Szenario rund 70% der Ärzte für die Durchführung der Früherkennung aus, im zweiten Szenario dagegen nur 23%. Wegwarth schließt daraus: „Die meisten Ärzte missinterpretieren gesteigerte Überlebensraten als Beweis dafür, dass Früherkennungsmaßnahmen Leben retten“. Nur wenige erkannten, dass es eigentlich die reduzierte Sterberate ist, die den Nutzen des Screening-Verfahrens belegt. Mit anderen Worten: Viele Mediziner lassen sich beunruhigend leicht durch den Blick auf Überlebensraten beeindrucken und ziehen daraus falsche Schlussfolgerungen.
Oft wird außerdem die falsche Annahme getroffen, dass Früherkennungsmaßnahmen schon alleine dadurch von Nutzen seien, weil durch sie mehr Erkrankungen in der Bevölkerung entdeckt werden. Doch wenn die Krebssterblichkeit dabei nahezu unberührt bleibt, hat eine frühere Diagnose mittels Screening-Verfahren für den Patienten keinen Vorteil. Im Gegenteil sieht er sich mit Sorgen und Ängsten sowie unnötigen Behandlungen und deren Nebenwirkungen konfrontiert. So wird Patienten mit diagnostiziertem Prostatakrebs oftmals zur radikalen Entfernung der Vorsteherdrüse geraten. Impotenz und Inkontinenz können die Folge sein, manche Männer müssen ihr Leben lang Windeln tragen und in einem vom 1000 Fällen verstirbt ein Patient sogar nach der Operation.
Gerade deshalb ist es so wichtig, dass statistisches Denken und die kritische Bewertung von Studien zu neuen Screening-Methoden von angehenden Ärzten erlernt wird. Sie müssen Risikoabschätzungen vornehmen können, um zum Wohle des Patienten handeln zu können. Statistische Analphabeten können von Pharmavertretern mit gut aufbereiteten Broschüren und geschönten Statistiken leicht um den Finger gewickelt werden. Ist man sich jedoch der feinen Balance zwischen Nutzen und Schaden von Früherkennungsmaßnahmen bewusst, kann das dazu führen, dass diese in bestimmten Fällen gar nicht mehr so sinnvoll erscheinen.
GLOSSAR
Überlebensrate: Wahrscheinlichkeit einen definierten Zeitraum nach der Diagnosestellung zu überleben.
5-Jahres-Überlebensrate: Anteil der Patienten mit einer bestimmten Krankheit, die fünf Jahre, nachdem die Krankheit diagnostiziert wurde, noch am Leben sind. z.B. 5-Jahres-Überlebensrate von 60 % = von 100 Patienten leben nach fünf Jahren noch 60 Patienten.
Sterberate: auch Mortalität oder Sterblichkeit. Anzahl der Todesfälle bezogen auf eine Population innerhalb eines bestimmten Zeitraumes.
Überdiagnose: Diagnose einer Krankheit, die sich nie bemerkbar gemacht hätte (weder durch Symptome noch durch vorzeitigen Tod).
Screening/Früherkennung: Einsatz von diagnostischen Verfahren zur frühzeitigen Entdeckung von Krankheiten (noch bevor sie Symptome verursachen).
randomisiert kontrollierte Studien: in der medizinischen Forschung nachgewiesenermaßen das beste Studiendesign in Bezug auf Qualität und Evidenz. Randomisierung bedeutet, dass die Zuordnung der Studienteilnehmer zu einer von mehreren Beobachtungsgruppen (hier z.B. Gruppe 1: Überlebens-/Sterberate mit Früherkennung und Gruppe 2: Überlebens-/Sterberate ohne Früherkennung) zufällig erfolgt. Kontrolliert heißt die Studie, wenn die Ergebnisse der Studiengruppe (Gruppe 1: Überlebens-/Sterberate mit Früherkennung) mit einer Kontrollgruppe ohne jegliche Intervention (Gruppe 2: Überlebens-/Sterberate ohne Früherkennung) verglichen werden.


Sicherlich, vielen Dank für diese Betrachtung und Einordnung.
Nichtsdestotrotz ist bei gut behandelbarer Krankheit die zeitnahe Diagnose wichtig, sie rettet dann sozusagen schon Leben, in Ausnahmefällen zieht so eine frühe Diagnose dagegen den Patienten eher herunter, korrekt.
Ansonsten kennt der Schreiber dieser Zeilen noch einen ihn einstmals (!) versorgenden Arzt, der i.p. Früherkennung mit dem ablehnend gemeinten Spruch kam : “Dann wissen Sie’s halt!”, lol.
MFG + wie immer vielen Dank für Ihre publizistische Arbeit!
Dr. Webbaer
Mit Health&Fitnesstrackern, Urin-/Stuhl und evtl. Blutuntersuchungen im gut eingerichteten Heim könnte schon bald eine Art Low-Dose Permanentscreening in viele Haushalte einziehen. Zumal die technischen Möglichkeiten ständig zunehmen. Die Apple Watch 4 kann nun EKGs aufzeichnen, bald schon soll man einige Krebsarten durch Zelluntersuchungen von Blutproben finden können. Dazu kommen noch Diagnose Apps, die beispielsweise allein aus der Art der Verwendung des Smartphones oder dem Schlafverhalten (Apple Watch) eine beginnende Depression, einen Rückfall in ein Suchtverhalten, einen bevorstehenden Epilepsie- oder Migräneanfall anzeigen. Solches Low-Dose Permanentscreening wird natürlich sehr häufig zu falschem Alarm führen, doch wenn es ein Massenphänomen wird, wird man damit immer besser umgehen können, zumal die künstliche Intelligenz, die die Auswertung erledigt, ständig dazu lernt und immer besser wird.
Problematisch sind Screeninuntersuchungen vor allem, wenn sie vom Gesundheitssystem finanziert werden, denn beispielsweise 5-jährliche Mammographie-MRIs für alle Frauen ab 40 gehen ins Geld und nützen zudem vor allem den damit beschäftigten Ärzten und Geräteherstellern, nicht aber unbedingt den „KundInnen“ und erhofften PatientInnen.
Fazit: Was man messen kann wird man irgendwann auch messen und wenn es geht sogar permanent, mindestens solange das Messen nicht exorbitant teuer ist. Viele werden in Zukunft nicht mehr mit Musik oder den Frühnachrichten aufwachen, sondern mit einem Bericht über den morgendlichen Blutdruck und Blutuckerspiegel, der Anzahl der REM-und Tiefschlafphasen und einer Empfehlung wie man den Tag (aus gesundheitlicher Sicht) angehen sollte. Ob das eine bessere Welt ist wissen wir noch nicht. Was wir aber wissen ist, dass Menschen in wohlhabenden Ländern bereit sind sehr viel für die Gesundheit auszugeben (sonst könnten die Gesungheitsausgaben nicht ständig steigen wie sie es tun) und dass Angst vor Krankheit und Tod viele Geldbeutel öffnet.
Sehr schöner Artikel über die Probleme mit Früherkennungsmaßnahmen.
Sehr schöne Fortsetzung des Themas “Mediziner und Statistik” vom Februar dieses Jahres. Bitte machen Sie weiter….
Probleme im Umgang mit Statistik und im Umgang mit dem Unterschied zwischen Kausalität und Korrelation sind leider aus meinen Erfahrungen bei Ärzten und noch mehr in der medialen Berichterstattung über medizinische Forschung weit verbreitet.
Zitat:
1) Viele Mediziner lassen sich beunruhigend leicht durch den Blick auf Überlebensraten beeindrucken und ziehen daraus falsche Schlussfolgerungen.
2) Statistische Analphabeten können von Pharmavertretern mit gut aufbereiteten Broschüren und geschönten Statistiken leicht um den Finger gewickelt werden.
Ja, die meisten Mediziner sind statistische Analphabeten. Doch selbst statistisch bewanderte machen häufig Falschaussagen – vor allem wenn sie auf statistische Fragen spontan antworten. Ja, es gilt: spontane Aussagen über die statistische Relevanz eines Befundes oder Resultats sind fast immer falsch, selbst wenn sie von Statistikern kommen. Warum das? Weil die meisten Menschen zwar ständig in Wahrscheinlichkeiten denken aber eben nicht in statistischen Wahrscheinlichkeiten, sondern in Alltags-Wahrscheinlichkeiten. Statistisch korrekt denken bedeutet, das “richtige” Kollektiv/ die “richtige Basismenge” als Bezug zu einer Wahrscheinlichkeits- oder Risikoaussage zu nehmen. Das tönt zwar einfach ist aber höllisch schwierig. Dazu 2 allgemein gehaltene Beispiele:
1) Untersuchungen zu den gesundheitlichen Auswirkungen verschiedener Diäten kommen immer wieder zu verblüffenden Aussagen, wie etwa der, dass die regelmässige Einnahme von Haselnüssen die Lebenszeit um 5 Jahre verlängere oder dass regelmässig konsumierte kleine Alkohohlmengen das kardiovaskuläre Risiko verkleinere. John Ioannidis (ein Metastudienforscher) hält jedoch die meisten oder fast alle dieser Studien für Unfug weil a) es selektive Studien sind b) nicht beachtet wurde, dass Leute die etwas bestimmtes Essen oft nicht zur Gruppe der “Durchschnittsmenschen” gehören und darum nicht repräsentativ sind. Es gibt auch starke Korrelationen zwischen der Einnahme verschiedener Genussmittel (Zitat): Betrachten Sie die berüchtigte Harvard-Studie von 1981, die ergab, dass Kaffeetrinken mit einem höheren Risiko für Bauchspeicheldrüsenkrebs verbunden war. Der Effekt verschwand völlig, als die Auswirkungen des Rauchens berücksichtigt wurden.
2) Fast keine Frauen erhalten Nobelpreise und es gibt nur 2 Frauen unter 200 Physiknobelpreisträgern. Einige folgern daraus, das Nobelpreiskomitee sei sexistisch.
Doch Moaraj Hasan legt in seinem Artikel Gender Disparities in Nobel Prize Winning Labs. A Look into Glass Ceilings, Maternal Walls and Bottlenecks. dar, dass die Erklärung für den Mangel an weiblichen Nobelpreisträgern einfach daran liegt, dass es beispielsweise sehr wenige weibliche Physiker im “Nobelpreisalter” in Forschungspositionen gibt (Angela Merkel als Physikerin arbeitet beispielsweise nicht auf ihrem Feld und kann deshalb nicht den Physiknobelpreis erhalten). Zitat aus dem referenzierten Artikel: Frauen sind in Doktoranden- und Postdoktorandenpositionen in einem großen Teil der Nobelpreisträgerlabore Welt unterrepräsentiert, was ihre Gesamtmöglichkeiten, zu Forschung und Innovation beizutragen, reduziert
Nur eine kleine Ergänzung :
Statistiken, hier steckt auch der Staat drinnen, ist falsch nie falsch (berechnet), allerdings wird oft (immer?) so modelliert, dass die Ergebnisse der Datenanalyse einen Zweck haben, der nicht erreicht wird, wenn anders modelliert worden wäre.
Die Medizin hantiert insofern sinnhafterweise mit der Statistik, aber jeder gute Anwendungsmediziner kennt die möglichen Mängel und Unsicherheiten, wittert auch den o.g. Zweck, Statistiken werden nie ohne besonderem Anlass erstellt, besonderer Anlass entsteht bei Personal, das bestimmte Interessen hat, und navigiert sozusagen in seinem Erkenntnisraum.
Nichts Schlechtes daran!
Wenn Statistiken auch Wirkung auf das Zukünftige haben sollen, dies ist oft der Fall, gerade in der Medizin, ist eigentlich Stochastik (“Ratelehre”) gefragt, Stochastik ist sozusagen noch unsicherer.
>:->
MFG
Dr. Webbaer (der mit Statistik und Stochastik im Unternehmerischen ein wenig zu tun hatte)
*
ist [eigentlich] nie falsch (berechnet)
Die angepriesene Computertomografie ist so gefährlich wie eine Atombombe!
Mit der Computertomografie bekommt man schon bei einmaliger Anwendung eine Strahlendosis verpasst, die entspricht der 100- bis 1000-fachen Strahlendosis des konventionellen Röntgens, vgl. z.B. http://www.pm.ruhr-uni-bochum.de/pm2007/msg00110.htm oder der Strahlung, die Atombomben-Opfer erhielten, die sich 1945 etwa 3,2 Kilometer entfernt vom Zentrum der Detonationen aufhielten, vgl. z.B. https://www.welt.de/wissenschaft/article1667375/Experten-warnen-vor-Computertomografie.html. Nach dem Urteil des BGH, 03.12.1997 2 StR 397/97 stellt ein um 100-faches herkömmliches Röntgen über einen Zeitraum von ca. 10 Jahren eine gefährliche strafbare Körperverletzung dar.
Als das Urteil erging, gab es noch keine Computertomografie.
Da bereits ein 100-faches herkömmliches Röntgen gefährliche Körperverletzung ist, stellt bereits nur eine Computertomografie eine gefährliche Körperverletzung dar. Mein betreuter Vater erhielt 9 unnütze Cts des Hirnschädels, also 9mal Atombombenstrahlung, ohne dass ich als Betreuer gefragt wurde. Das herkömmliche Röntgen oder die Magnetresonanztomografie scheinen weniger Profit zu bringen.
Mehr Berichte zu menschenrechtswidrigen Verfahrensweisen kann man im Internet z.B unter “unser täglich Gift” sowie unter “Rechtsbeugung” finden.