Migräne ist keine genetische Krankheit
Migräne ist keine genetische Krankheit, nur weil die Krankheit vererbt werden kann und weil Gene bei der Erkrankung beteiligt sind.
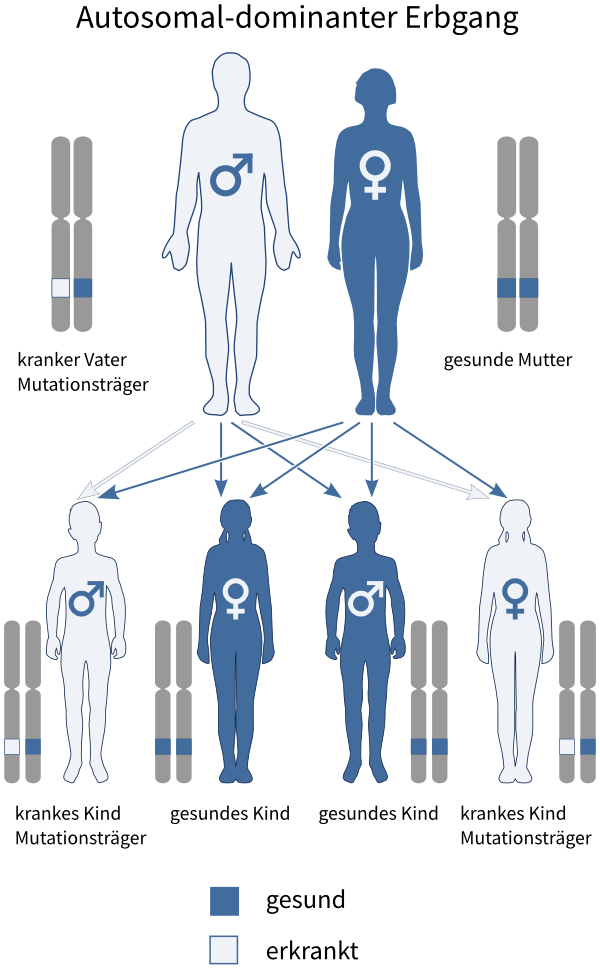
Die meisten Menschen verstehen unter einer genetischen Krankheit eine Krankheit, die man wie die eigene Blutgruppe nach den mendelschen Regeln vererbt bekommt und ein Leben lang behält. Es gibt eine sehr seltene Unterform der Migräne, die sogenannte »familiäre hemiplegische Migräne« (FHM). Sie ist so eine genetische Krankheit. FHM wird genau wie die Blutgruppe A und B unabhängig vom Geschlecht vererbt und für die Nachkommen besteht ein Risiko von 50%, das gleiche Merkmal zu erben (s. Abb. »Autosomal-dominanter Erbgang«).
Doch unter der seltenen Unterform »familiäre hemiplegische Migräne« leiden nur etwa 0,01% der Bevölkerung. Unter der Hauptform der Migräne leiden hingegen 12%. Von 1000 Migräneerkrankten leiden also 999 unter der Hauptform. Im Folgenden wird deswegen von dieser Hauptform die Rede sein.
Erworbene Merkmale können über Generationen vererbt werden
Bei der Migräne spielt Vererbung eine Rolle. Das haben Studien gezeigt. Migräne tritt in Familien gehäuft auf. Nur: warum ist das so?
Zum einem fand man in den letzten fünfzehn Jahren durch sehr aufwendige Untersuchungen (sogenannte »genomweite Assoziationsstudien«) Hinweise, die man »polygenetisch« deutet. Das heißt, ein erhöhtes Risiko besteht wahrscheinlich dann, wenn eine Kombination mehrerer Gene zur Ausbildung der Krankheit beitragen können. Allerdings spricht einiges dafür, dass eine bestimmte Genom-Sequenz, die nur wenige Menschen in sich tragen, weder notwendig noch hinreichend ist. Zusätzlich oder auch allein können Umweltveränderungen und fehlangepasstes Verhalten Migräne verursachen.
Spricht nicht doch die Häufung der Migräne in Familien für die zentrale Bedeutung der biologischen Grundausstattung, die man bei Geburt mitbekommt? Schon. Allerdings wissen wir heute, dass selbst erworbene Merkmale über mehrer Generationen vererbt werden können. Gleichzeitig ist klar, dass man solch eine Anlage nicht notwendigerweise ein Leben lang behält. Denn erworbene Merkmale vererben sich nicht über die Genom-Sequenz, sondern über die Steuerung, wie ein Gen nutzbar gemacht wird. Diese vererbten Gen-Schalter nennt man »epigenetische Gen-Regulation«.
Inwieweit Gen-Schalter eine wichtige Rolle bei der Migräne spielen, ist zwar noch völlig unklar. Doch wird die Vererbung einer durch Umweltveränderungen und Verhalten erworbenen Krankheit vor allem bei zwei Einflüssen zur Zeit heiß diskutiert: Hunger und Stress. Das sind auch zwei zentrale Auslöser der Migräneattacken. Sicher: Mehr als einen Anfangsverdacht begründet das nicht. Allerdings lohnt für Betroffene in jedem Fall der Blick auf diese Gen-Schalter. Denn Gen-Schalter lassen sich im Gegensatz zur Genom-Sequenz durch einen therapeutischen Ansatz manipulieren. Beispielsweise haben viele die Erfahrung gemacht, dass sich die Häufigkeit oder zumindest die Schwere der Attacken reduzieren lassen, wenn regelmäßige Mahlzeiten eingehalten werden und der Stress besser bewältigt wird.
Sollwerte regulieren Stressgene
Somit steht außer Frage, dass Gene eine Rolle spielen. Doch es sind Gene, die jeder Mensch in sich trägt. Umweltveränderungen und Verhalten haben einen Zugriff auf unser Erbgut und können Gene an und aus schalten. Dies gilt insbesondere für sogenannte »Stressgene«, die bei Migräne eine große Rolle spielen.
Je nach situativen Einflüssen wird die Aktivität der Gene geregelt. So hält sich der Körper trotz wechselnder Situationen, von stressigen zu entspannenden, in einem körperlich-mentalen Gleichgewicht. Aus diesem Gleichgewicht wird man immer mal wieder herausgebracht. Anhaltender Stress führt zu einer Überbelastung, so dass Toleranzgrenzen bestimmter physiologischer Richtwerte überschritten werden. Wobei Stress über unterschiedliche Wege langfristig einwirken kann.
Stress entsteht nämlich durch ganz verschiedene Reize. Nicht nur am Arbeitsplatz. Auch Hunger bedeutet zum Beispiel Stress für den Körper. Oder zu wenig Schlaf. Folgt auf Stress körperliche Aktivität, kann dies sich positiv auswirken. Manche Umweltbedigungen kann man hingegen nicht beeinflussen, wie drastische Wetterumschwünge bei einem abziehenden Hochdruckgebiet und herannahenden Tief. Für den Körper können auch Medikamente und die Schmerzattacke selbst Stress bedeuten, so dass ein Teufelskreis entsteht.
Eine stressbedingte Überbelastung übersteuert die Aktivität von Genen auf sogenannten »Stressachsen«. Diese »Stressachsen« sind Teil eines Umwelt-genetischen Regelkreises. Das Organ, das individuelle Erfahrungen in ein genetisches Reaktionsmuster übersetzt, nennen wir Gehirn. Über die Sinneseindrücke gelangen Signale ins Zwischenhirn und weiter entlang auf den zwei »Stressachsen« zur Nebennierenrinde und in den ganzen Körper, insbesondere zum Herzen und in den Darm. Die erste Achse verläuft über eine Hormondrüse, die »Hypophyse«, auch Hirnanhangsdrüse genannt. Die zweite Achse läuft über den Hirnstamm zum »Vagusnerv«, der dann durch den ganzen Körper vagabundiert – daher der Name.
Migräne ist demnach eine Gehirnkrankheit, eine organische Krankheit oder auch eine dynamische Krankheit, je nach dem, welche Betonung man auf die oben beschriebenen Vorgänge legen möchte – aber Migräne ist keine genetische Krankheit. Denn die wirklich zentralen Gene, die eine Schlüsselrolle spielen, trägt jeder Mensch in vollkommen identischer Form in sich. Die polygenetischen Merkmale spielen bisher höchstens eine Nebenrolle. Es sind die individuell verstellten Sollwerte in einem physiologischen Regelkreis, die das Migränegehirn auszeichnen und es gilt diese wieder in den Normbereich zurückzuführen.
Weiterführende Literatur
Noble, D. (2013). Physiology is rocking the foundations of evolutionary biology. Experimental physiology, 98(8), 1235-1243. (Link, Artikel frei einsehbar)
Barrès, R., Osler, M. E., Yan, J., Rune, A., Fritz, T., Caidahl, K., … & Zierath, J. R. (2009). Non-CpG methylation of the PGC-1α promoter through DNMT3B controls mitochondrial density. Cell metabolism, 10(3), 189-198. (Link, , Artikel frei einsehbar)
Gluckman, P. D., Hanson, M. A., & Beedle, A. S. (2007). Non‐genomic transgenerational inheritance of disease risk. Bioessays, 29(2), 145-154. (Link)
Kaati, G., Bygren, L. O., Pembrey, M., & Sjöström, M. (2007). Transgenerational response to nutrition, early life circumstances and longevity. European Journal of Human Genetics, 15(7), 784-790. (Link, Artikel frei einsehbar)
Borsook, D., Maleki, N., Becerra, L., & McEwen, B. (2012). Understanding migraine through the lens of maladaptive stress responses: a model disease of allostatic load. Neuron, 73(2), 219-234. (Link, Artikel frei einsehbar)
Nachtrag
Ayata, C. (2016). Migraine: Treasure hunt in a minefield — exploring migraine with GWAS. Nature Reviews Neurology, 12(9), 496-498. Link


Hallo Herr Dahlem,
vielen Dank für den interessanten Artikel!
Hier stimmt m.E. etwas nicht:
> Unter der Hauptform der Migräne leiden hingegen 12%.
> Von 1000 Migräneerkrankten leiden also 999 unter der Hauptform.
Viele Grüße
Michael Brinkmann
Es war grob abgeschätzt. Oder doch ein Fehler? Vielleicht stehe ich ja gerade auf dem Schlauch? Also rechne ich es mal vor.
Ungefähr einer von 10.000 leidet an FHM, d.h. 0,01%.
1.200 von 10.000 leiden unter Migräne, was ich zu 1000 abgerundet habe — geht es vielleicht darum?
“Migräne ist keine genetische Krankheit” könnte auch ein vorschneller Schluss sein. Denn die typische Migräne unter der 12% der Bevölkerung leiden ist sicherlich keine autosomal dominante Erbrankheit, sie könnte aber polygenetisch nicht aber zugleich polyfaktoriell sein.
Der Begriff genetische Krankheit ist, wie von Markus Dahlem schon ganz zu Beginn festgehalten wird, kein eindeutiger Begriff. Doch es scheint mir nicht sehr glücklich diesen Begriff mit dem Krankheitsbild der autosomal dominanten Ebrkrankheit in Verbindung zu bringen.
Ich würde genetisch bedingte Krankheit so definieren: Gibt es eine Krankheit nur in Anwesenheit von bestimmten Genen, dann liegt eine genetisch bedingte Krankheit vor. Man könnte das auch negativ definieren. Gibt es bei Abwesenheit einer festgelegten Menge von Genen/Genformen keine bekannte Manifestation der Krankheit, so ist die Krankheit genetisch bedingt.
Wahrscheinlich weiss man das heute für die Migräne noch gar nicht. Doch irgendwann wird man vielleicht die Wahrscheinlichkeit für die Entwicklung einer Migräne anhand des Gensatzes festlegen können. Wenn man dann bei einer bestimmten Konstellation von Genen sagen kann, die Wahrscheinlichkeit der Entwicklung einer Migräne ist unter 5% oder sie ist über 95%, dann müsste man die Migräne in diesen Fällen wohl als genetisch bedingt bezeichnen.
Wir wissen schon sehr viel, um belastbare Aussagen zu machen.
Die genetischen Hinweise, die man für Migräne fand, sprechen für sehr moderate Risikofaktoren.
Verglichen zu anderen neurologischen Krankheiten ist das Gen-Risiko sogar erstaunlich gering! Man findet für Schlaganfall, Alzheimer-Krankheit, Parkinson-Krankheit, Epilepsie, Multiple Sklerose, Syndrom der ruhelosen Beine (Restless-Legs-Syndrom) u.v.w., trotz teils geringerem Auftreten in Familien ein höheres genetisches Risiken. Das spricht bei Migräne klar für eine erworbene Krankheit.
Zusätzlich zeigen viele Untersuchungen, dass Umweltveränderungen und Verhalten deutlich zur Migräneerkrankung beitragen. Und letztlich ist ein Risikofaktor ist so gut wie der andere.
Ob man nun den Begriff genetische Krankheit allein reserviert für Krankheiten mit klarem Erbgang oder auch schon bei stark erhöhtem Risiko, weil durch eine Genmutation ein Funktionsverlust zwar grundsätzlich kompensiert wird, aber die Anfälligkeit höher wird, kann man diskutieren. Bei nur moderat erhöhtem Risiko, wie bei Migräne, ist der Begriff jedoch ganz klar irreführend.
Bei Betroffenen – und um die geht es – führt das zu falschen Vorstellungen: zu Resignation, zu wenig Antrieb, seine individuellen Einflussfaktoren zu erkunden und letztlich in den Glauben abhängig von Tabletten zu sein, die ständig gegen die unveränderbare biologische Grundausstattung gegensteuern müssen.
Migräne scheint also weniger genetisch bedingt zu sein als viele andere neurologische Erkrankungen. OK.
Nun aber zur Motivation und zu Verhaltensänderungen bei Migränikern. Grundsätzlich sollte man nur Therapien und Verhaltensänderungen anpreisen (propagieren), die erwiesenermassen Wirkung zeigen. Hier stellt sich also die Frage ob die Erkundung der (Zitat) ” individuellen Einflussfaktoren” den Patienten weiterbringt. Kann der Migräniker durch Umstellung seines Lebens – nach der Erforschung der Einflussfaktoren/Auslöser seiner Migräneanfälle – die Krankheit überwinden oder mindestens die Anzahl der Migräneattacken deutlich reduzieren. Nur wenn das der Fall ist, sollte man dem Patienten Hoffnung machen und ihn in überhaupt dazu auffordern die Einflussfaktoren zu erkunden.
Ja, genau das ist der Fall.
Pingback:Eine kurze Frage an: Markus Dahlem › HirnNetze › SciLogs - Wissenschaftsblogs
Pingback:Welchen Sinn hat Migräne? › Graue Substanz › SciLogs - Wissenschaftsblogs
Pingback:Geld für Forschung – zwischen Krankheitslast und „Schuld“ der Opfer › Graue Substanz › SciLogs - Wissenschaftsblogs