Diese Woche: Migräniker neurotisch mit Strom im Ohr
 Diese Woche fand ich im Streifzug durch das Netz zwei wissenschaftliche Veröffentlichungen: eine zu den Persönlichkeitsmerkmalen bei Patienten mit chronischer Migräne und die andere über deren Behandlung durch Strom im Ohr.
Diese Woche fand ich im Streifzug durch das Netz zwei wissenschaftliche Veröffentlichungen: eine zu den Persönlichkeitsmerkmalen bei Patienten mit chronischer Migräne und die andere über deren Behandlung durch Strom im Ohr.
Von einer bestimmten Persönlichkeitsstruktur der Migränebetroffenen hört man immer mal wieder. Obschon Betroffene selbst von einer solchen oft ausgehen, manche gar der Meinung sind, dass diese bestimmten Wesenszüge und die daraus resultierende Lebensführung ihre Migräneattacken erst ermöglichen, gibt es dafür keine Belege. Eine Migräneerkrankung kann von sehr vielen verschiedenen Lebensstilen und Verhaltensweisen begünstigt sein. Hinzu kommen genetische, nutritive, umweltbedingte und weitere, äußere Faktoren als Ursachen. Man kann die Persönlichkeit nicht auf ein bestimmtes Merkmal reduzieren und allein damit etwas erklären.
Doch bleiben wir für einen Moment bei den angeblich typischen Wesenszüge: Gängige Vorurteile lauten sehr leistungsorientiert und perfektionistisch zu sein; Migräniker könnten angeblich fünfe nie gerade sein lassen; ein Kopfschmerzexperte hat angeblich Migräniker einmal mit Formel 1-Wagen verglichen, die regelmäßig Boxenstopps brauchen – großer Motor, kleiner Tank (das könnte aber genauso gut eine Metapher für die kortikalen Gehirnzellen gewesen sein, deren Eigenschaften sich natürlich nicht auf Persönlichkeitsmerkmale übertragen). Solche Merkmale sind nachweislich aber falsch [1].
Nun fand man tatsächlich ein ausgeprägtes Persönlichkeitmerkmal. Zwanzig Migränikerinnen mit chronischer Migräne wurden untersucht [2]. Die Arbeit wird erst am 16. Juli veröffentlicht und das auch nur in Spanisch. Die englische Zusammenfassung liegt jedoch schon in einer medizinischen Datenbank vor. Menschen mit chronischer Migräne, d.h. über 15 Kopfschmerztagen im Monat, zeigen eine Verminderung ihrer psychischen Belastbarkeit und ganz allgemein eine Eigenschaft, die man „Neurotizismus“ nennt. Mit diesem Persönlichkeitsmerkmal gehen neurotische Symptome einher. Betroffene sind unsicher, labil, wenig belastbar, niedergeschlagen und fühlen sich minderwertig, neigen zu Ängsten, Depressionen, hypochondrischen Befürchtungen oder hysterischen Verhaltensweisen.
Man kann nun keinesfall folgern, dass Neurotizismus die chronische Migräne verursacht, sondern ganz im Gegenteil, dies ist eher die natürliche Folge der Erkrankung. Personen mit chronischen Schmerzen gehören in die Risikogruppe für Neurotizismus [3], insofern wäre das Ergebnis nichts Neues und schon gar nichts spezifisches für Migräne. Es stehen noch Vergleichsstudien zu einer Gruppe mit episodischer Migräne aus.
Die zweite Veröffentlichung erschien letzten Donnerstag [4]. Sie betrifft auch die chronische Migräne. Für Menschen mit chronischer Migräne ist die Neuromodulation eine der neuen Therapieformen. Hierbei wird gezielt die Aktivität des Nervensystems durch Neurostimulatoren korrigiert. In der Regel mit elektrischen Strömen aber auch magnetische Felder können zur Neuromodulation eingesetzt werden. Letzte Woche gab es dazu einen Podcast.
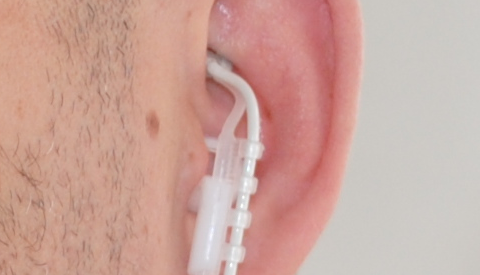
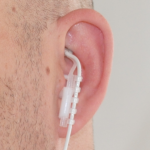
In der neuen Studie wurde die Wirkung eines medizinischen Geräts untersucht, das mit einer
Ohrelektrode elektrische Reize in einen Ausläufer des Nervus vagus leitet (Bild). Diese Behandlung gilt als sicher und nun fand man erste Evidenz, dass sie die Kopfschmerztage reduziert – vor allem bei Nutzung mit einer Reizfrequenz von 1 Hz. Untersucht wurden zwei Frequenzen, nämlich 25 Hz und 1 Hz Stimulationen (Link zu der Abbildung, die den Effekt zeigt).
Bei beiden Reizfrequenzen zeigte sich auch eine Reduzierung der negativen Einflüsse der Migräne auf die Lebensqualität. Ein Effekt, der über den Headache Impact Test [5] und den MIDAS-Fragebogen (Migraine Disabilitiy Assessment [6]) erfasst wurde. Da letzteres bei beiden Stimulationsprotokollen auftrat, ist ein Placeboeffekt nicht auszuschließen.
Literatur
[1] Silberstein, S. D., Lipton, R. B., & Breslau, N. (1995). Migraine: association with personality characteristics and psychopathology. Cephalalgia, 15(5), 358-369.
[2] Munoz I, et al. [Personality traits in patients with chronic migraine: a categorial and dimensional study in a series of 30 patients]. [Article in Spanish], Rev Neurol. 2015 Jul 16;61(2):49-56.
[3] Watson, D. (1982). Neurotic tendencies among chronic pain patients: an MMPI item analysis. Pain, 14(4), 365-385.
[4] Straube A, Ellrich J, Eren O, Blum B, Ruscheweyh R., Treatment of chronic migraine with transcutaneous stimulation of the auricular branch of the vagal nerve (auricular t-VNS): a randomized, monocentric clinical trial.
J Headache Pain. 16(1):543. (open access) Epub 2015 Jul 9.
[5] Yang, M., Rendas-Baum, R., Varon, S. F., & Kosinski, M. (2011). Validation of the Headache Impact Test (HIT-6™) across episodic and chronic migraine. Cephalalgia, 31(3), 357-367. (open access)
[6] Stewart WF, Lipton RB, Kolodner K. Migraine Disability Assessment (MIDAS) Score: Relation to headache frequency, pain intensity and headache symptoms. Headache. 2003; 43: 258-265.


Eine Studie mit 20 Personen aha. Was für ein Blödsinn
Viele Studien sind mit solch relativ kleinen Probandenzahlen. Das allein ist noch kein Problem.
Übrigens, auch in einer populationsbasierten Kontrollstudie mit zehntausend Teilnehmern wurden für Migräniker/innen erhöhte Werte in einer Neurotizismusskala gefunden. Hier waren die Unterpunkte „Angespanntheit“, „Angst“ und „Depression“ ausgeprägt. Migränepatientinnen fielen durch erhöhte Werte in einem weiteren Persönlichkeitsmerkmal auf, dem sog. Psychotizismus. Hier war „Feindseligkeit“ und „interpersonelle Kommunikationsprobleme“ ausgeprägt.
Siehe: Brandt, J., Celentano, D., Stewart, W., Linet, M., & Folstein, M. F. (1990). Personality and emotional disorder in a community sample of migraine headache sufferers. The American journal of psychiatry, 147(3), 303.
Es gibt jedoch auch weitere, methodisch ebenso sorgfältige Studien, die diese Ausprägungen nicht feststellen.
Siehe: Merikangas KR, Rasmussen BK (2000) Migraine comorbidity. In: Oleson J, Tfelt-Hansen P, Welch KMA (Eds) The headaches, 2nd edn. Lippincott Williams & Wilkins, Philadelphia
Ob 20 oder 200 Probanden! Die Studie sagt schon recht viel aus und ist meiner Meinung nach nachvollziehbar. Dennoch bleibt für mich eine Frage offen. Kann es auch sein, dass die psychischen Ursachen am persönlichen Stress liegen? Wären Entspannungsübungen in dem Fall von Vorteil?