HIV und AIDS: Stand der Forschung
BLOG: Enkapsis


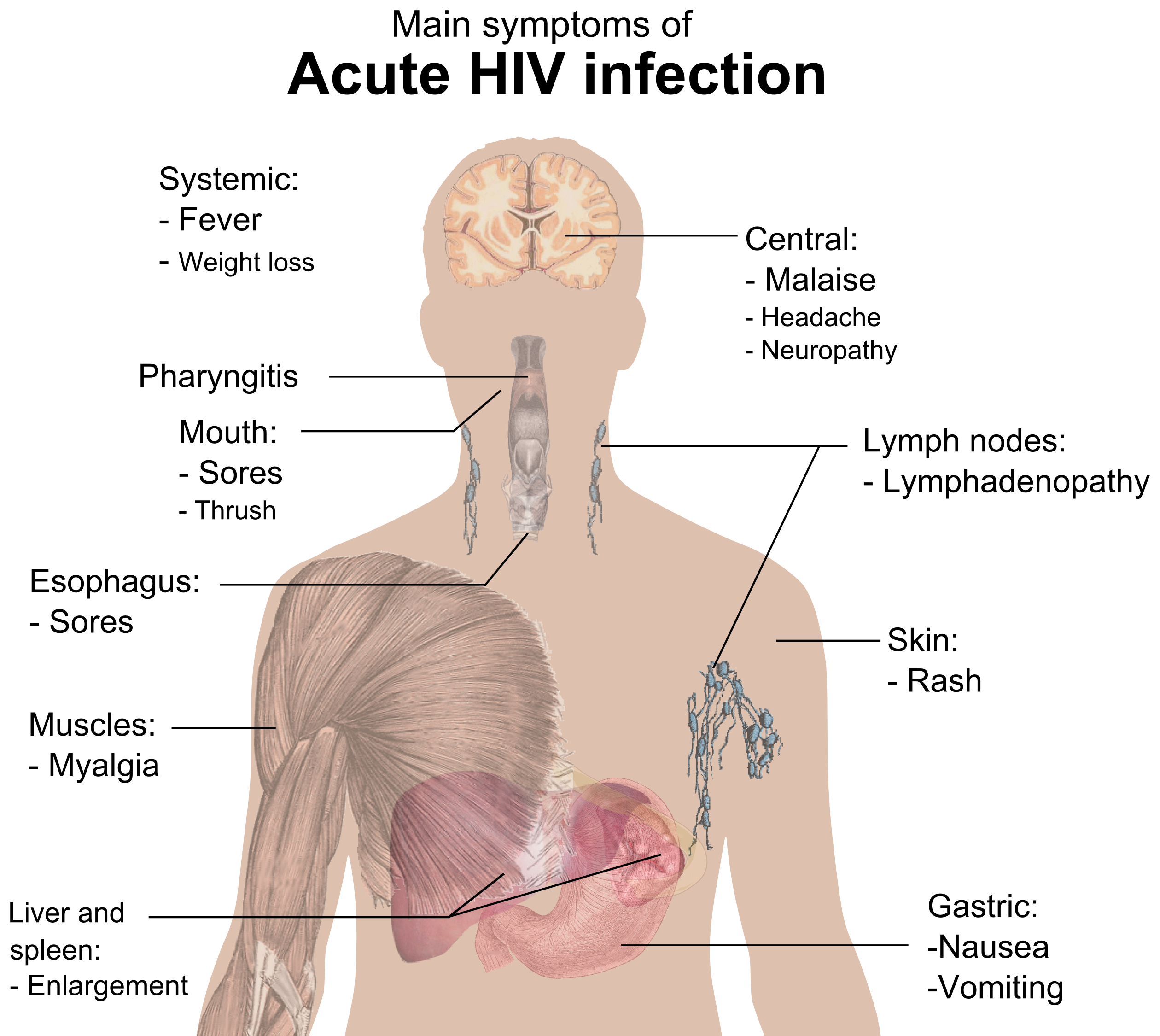


Ein entscheidendes Molekül bei Retroviren ist das Enzym Integrase, das bei allen Retroviren in ähnlicher Form vorkommt und dafür sorgt, dass die Viren-DNA in die DNA der infizierten Wirtszelle integriert wird, wodurch dann neue Viren produziert werden können. Es gibt zwar schon Therapien, die das Enzym blockieren, der Wirkmechanismus der Medikamente ist allerdings nocht nicht bekannt und die Therapie daher suboptimal.
Zahl der HIV-infizierten und AIDS-erkrankten in Deutschland und weltweit, Lebenserwartung
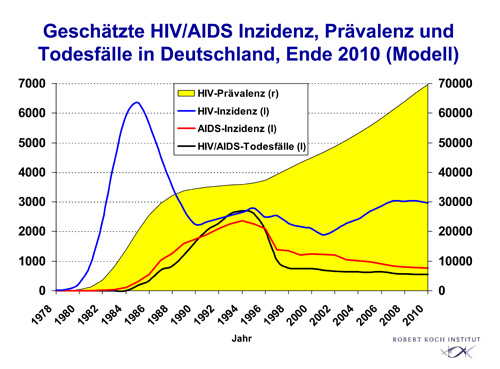
Jährlich werden in Deutschland ca. 3000 HIV-Infektion neu diagnostiziert, wovon sich ein Drittel der Personen bereits in einem fortgeschrittenen Stadium befindet, daher ein optimaler Therapiebeginn verpasst wurde. Eine verstärkte Vorsorge und Aufklärung ist daher auch in Deutschland immer noch nötig, da es deutschlandweit ca. 70.000 Menschen mit HIV oder AIDS gibt. 2009 starben insgesamt 431 Personen an AIDS, wodurch eine leichter Rückgang zum Vorjahr festgestellt wurde. 2010 beläuft sich die Zahl der AIDS-Toten allerdings wieder auf rund 550. Weltweist schätzt man eine Verstorbenenzahl von etwa 1,8 Millionen bei einer Infiziertenzahl von ca. 33,3 Millionen Menschen. 2009 gab es 2,6 Millionen Neuinfektionen weltweit. Im Fokus steht, wie nicht anders zu erwarten, Afrika. 1,3 Millionen oder 72% der weltweit geschätzten Todesfälle gab es im Jahr 2009 allein in afrikanischen Ländern südlich der Sahara. 22,5 Millionen oder 68% aller weltweit HIV-infizierten Erwachsenen und Kinder lebten dort. Die Neuinfektionen machten 1,8 Millionen oder 69% der weltweit geschätzten Fälle aus (Quelle: Innovationsreport und nochmal)

Aktuelle Medikamente, neue Medikamente und Truvada
Zehn neue Wirkstoffe werden derzeit an klinischen Studien mit Patienten erprobt, wobei drei der neuen Medikamente derzeit in Studien mit großen Patientengruppen erprobt werden, nach deren erfolgreichem Abschluss die Zulassung beantragt werden kann. Weitere, darunter erstmals auch zwei Antikörper-Präparate, befinden sich im vorhergehenden Entwicklungsabschnitt. Im Labor experimentieren mehrere Firmen mit Wirkstoffen, die veranlassen, dass neu gebildete Viren vor lauter Fehlern in ihrem Erbgut nicht mehr vermehrungsfähig sind. Andere experimentelle Wirkstoffe – die Maturations-Inhibitoren – verhindern die "Endmontage" neuer Viren aus ihren Komponenten in den befallenen Zellen. Weitere Anstrengungen gelten Wirkstoffen, die nach der Einnahme auch in Gehirn, Rückenmark und Hoden gelangen, wo die Viren bislang vor Bekämpfung weitgehend sicher sind. Heute sind Medikamente auf Basis von 24 verschiedenen Wirkstoffen verfügbar. Dreier- oder Viererkombinationen davon können meist verhindern, dass bei einem HIV-Infizierten Aids, also eine Immunschwäche, ausbricht (Quelle: Bionity).
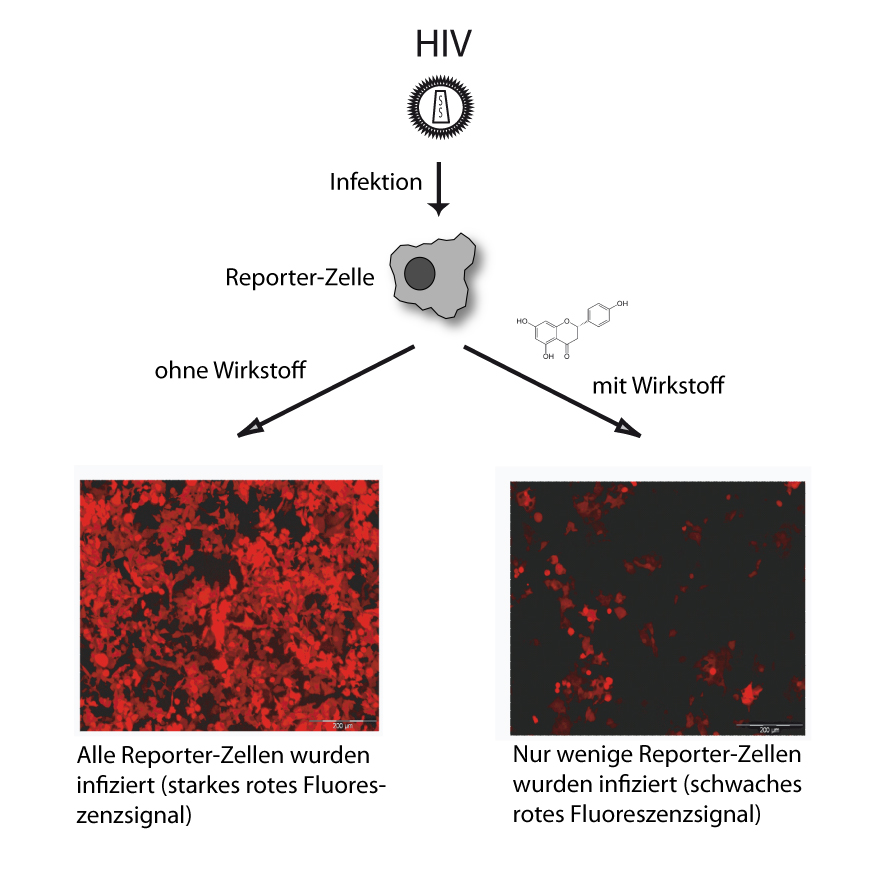
Ein neues Testsystem namens EASY-HIT (exploratory assay system for the discovery of HIV inhibitors) stammt vom Helmholtz-Zenrum für Virologie in München. Es kann Substanzen identifizieren, die die Vermehrung von HI-Viren hemmen. Dafür modifizierten die Forscher menschliche Kulturzellen: sie tragen zum einen natürliche Rezeptoren für den Einlass der HI-Viren in die Zellen und besitzen zudem ein stabil integriertes Reportergen, das die Infektion der Zellen durch rote Fluoreszenz anzeigt – der Grad der HIV-Infektion ist über die Intensität des Fluoreszenz-Signals messbar. Die infizierten Zellkulturen leuchten umso stärker, je effizienter das Virus in die Zellen eindringt bzw. die Bildung von neuen infektiösen Viruspartikeln anregt. Untersucht man mit EASY-HIT Substanzen auf ihre antivirale Wirkung, zeigt eine Abnahme der Fluoreszenz-Intensität, dass die Testsubstanz die Vermehrung des Virus hemmt und somit einen potentiellen Anti-HIV-Wirkstoff darstellt. Durch eine zweistufige Anordnung des Tests lässt sich feststellen, ob die Substanz in die frühe oder späte Phase der Virus-Vermehrung eingreift. Mit dieser neuen Technologie können künftig nicht nur große Wirkstoff-Banken, sondern auch Naturstoffe oder pflanzliche Rohextrakte auf ihre antivirale Wirkung hin überprüft werden (Quelle: Helmholtz-Zentrum München).
- Welt-AIDS-Tag: Lebenserwartung HIV-Infizierter steigt
- Zahl der AIDS-Toten in Deutschland leicht rückläufig
- Forscher optimistisch: Noch bessere HIV-Therapie in Sicht
- Neue Schätzzahlen zum Welt-AIDS-Tag 2010
- Medikament senkt Risiko von HIV-Infektionen
- Welt-AIDS-Tag 1. Dezember 2010: Leuchtsignale im Kampf gegen AIDS – Helmholtz Zentrum München entwickelt neues Testsystem zur Identifizierung von HIV-Hemmstoffen
- Weltweit mehr Frauen von HIV betroffen als Männer: Prof. Dr. Norbert Brockmeyer zum Welt-AIDS-Tag
2.) Zahlen und Fakten zu HIV:
- HIV Factsheet – das HIV Ebook
- Suchtool der Kaiser Family Foundation, z.B. AIDS
- Ältere und mehrsprachige Datenblätter
- Themenspecial AIDS&HIV bei NetDoktor
3.) Ratgeber, Hilfe, Prävention:
5.) Robert-Koch-Institut:
- Exzellentes Bulletin "HIV-Infektionen und AIDS-Erkrankungen in Deutschland"
- Weiteres Bulletin "Zum Verlauf der HIV-Epidemie in Deutschland bis Ende 2010"
- Epidemiologische Seiten zu HIV/AIDS
- Empfehlungen und Leitlinien zur HIV-Therapie und Postexpositionsprophylaxe
- RKI-Studien zum Thema HIV
- FAQ zu HIV/AIDS
- Weitere Links zu HIV/AIDS
6.) Weitere Information auf Wikipedia:
- Humanes Immundefizienz-Virus auf Deutsch und auf Englisch
- AIDS auf Deutsch und auf Englisch
- AIDS-Pandemie auf Englisch
- Ursprung von AIDS auf Englisch
7.) Studien und Artikel zum Thema AIDS und HIV:
- HIV/AIDS Nature Collection
- Beim Lancet: HIV und AIDS
- Auf ScienceDaily
- Bei PLoS Medicine: HIV und AIDS
So, das war es auch schon! Und nicht vergessen Kinder, immer schön Kondome benutzen!

- Abb. 1 von Wikipedia
- Abb. 2 von Wikipedia
- Abb. 3 von Wikipedia
- Abb. 4 von Wikipedia
- Abb. 5 vom Robert-Koch-Institut
- Abb. 6 von Wikipedia
- Abb. 7 von Stefam Kremb, Helmholtz-Zentrum München
Literatur:
- EASY-HIT: HIV Full-Replication Technology for Broad Discovery of Multiple Classes of HIV Inhibitors, Stephan Kremb, Markus Helfer, Werner Heller, Dieter Hoffmann, Horst Wolff, Andrea Kleinschmidt, abine Cepok, Bernhard Hemmer, Jörg Durner and Ruth Brack-Werner, Antimicrobial Agents and Chemotherapy, December 2010, p. 5257-5268, Vol. 54, No. 12, doi:10.1128/AAC.00515-10
- Robert M. Grant, M.D., M.P.H., Javier R. Lama, M.D., M.P.H., Peter L. Anderson, Pharm.D., Vanessa McMahan, B.S., Albert Y. Liu, M.D., M.P.H., Lorena Vargas, Pedro Goicochea, M.Sc., Martín Casapía, M.D., M.P.H., Juan Vicente Guanira-Carranza, M.D., M.P.H., Maria E. Ramirez-Cardich, M.D., Orlando Montoya-Herrera, M.Sc., Telmo Fernández, M.D., Valdilea G. Veloso, M.D., Ph.D., Susan P. Buchbinder, M.D., Suwat Chariyalertsak, M.D., Dr.P.H., Mauro Schechter, M.D., Ph.D., Linda-Gail Bekker, M.B., Ch.B., Ph.D., Kenneth H. Mayer, M.D., Esper Georges Kallás, M.D., Ph.D., K. Rivet Amico, Ph.D., Kathleen Mulligan, Ph.D., Lane R. Bushman, B.Chem., Robert J. Hance, A.A., Carmela Ganoza, M.D., Patricia Defechereux, Ph.D., Brian Postle, B.S., Furong Wang, M.D., J. Jeff McConnell, M.A., Jia-Hua Zheng, Ph.D., Jeanny Lee, B.S., James F. Rooney, M.D., Howard S. Jaffe, M.D., Ana I. Martinez, R.Ph., David N. Burns, M.D., M.P.H., and David V. Glidden, Ph.D. for the iPrEx Study Team, Preexposure Chemoprophylaxis for HIV Prevention in Men Who Have Sex with Men, New England Journal of Medicine, doi:10.1056/NEJMoa1011205
Quellen der Pressemeldungen:


Sehr guter Artikel. Weiter so!
Liebe Gruesse,
Isch Commgern
Referenzartikel
Super. Mal schauen, wer hier in den Kommentaren noch aufschlägt…
Was ist eigentlich mit
http://www.zeit.de/2010/29/M-HIV-Patient
“Neil ist, soweit bekannt, der erste und einzige Mensch, der von dem Aids-Virus HIV geheilt wurde. Seit mehr als drei Jahren schluckt er keine Medikamente mehr gegen den tückischen Erreger, trotzdem ist das Virus aus seinem Körper verschwunden. Und nach menschlichem Ermessen wird HIV ihn auch nie wieder befallen können.”
http://www.ardmediathek.de/ard/servlet/content/3517136?documentId=5978176
Über diesen Fall wird erstaunlich wenig berichtet. Gibt es einen Harken? (Abgesehen davon das die Methode nicht breit einsetzbar ist)
Wow
Klasse Artikel ..
Super.
hast mich schon beim Epstein-Barr-Virus beeindruckt!
Weiter so 😉
lg Mathias
@alle: Vielen Dank!
@Redfox: Von “Neil” hört man einfach nichts mehr, weil das Thema damals von der Presse extrem gepushed wurde und irgendwann einfach dieses Interesse wieder schwindet! In der Forschung wird über dieses Thema aber natürlich immer noch diskutiert und Forschung daran findet natürlich noch weiter statt. Erst kürzlich hat z.B. Eckhard Thiel bei der Falling Walls Konferenz einen Vortrag über “Breaking the Wall of HIV – How Transplantation of Uninfectable Stem Cells Leads to Cure” gehalten. Die beiden aktuellsten Paper zu diesem Thema findet man hier:
– Long-Term Control of HIV by CCR5 Delta32/Delta32 Stem-Cell Transplantation
– Transplantation of selected or transgenic blood stem cells – a future treatment for HIV/AIDS?
Um für die anderen einen Überblick zu geben, was damals mit Neil geschah, zitiere ich folgendes:
Das Problem an der Sache ist jetzt, dass
Ein Forschungansatz ist also da, aber es wird einige Zeit brauchen, bis eine effektive Therapie hinsichtlich dessen entwickelt wurde und zugelassen wird.